 Диета №6, созданная советским ученым-диетологом, гастроэнтерологом Мануилом Певзнером применяется при специфическом нарушении пуринового обмена и избыточным содержанием мочевой кислоты в крови Такое патологическое состояние называют подагрой, при которой развивается рецидивирующее воспаление суставов, отложение солей в почках. Стол №6, назначаемый при этой болезни уменьшает содержание мочевой кислоты в крови и почти полностью исключает поступление пуриновых оснований в организм больного через пищу. Рассмотрим, как этого добиться с помощью диеты №6.
Диета №6, созданная советским ученым-диетологом, гастроэнтерологом Мануилом Певзнером применяется при специфическом нарушении пуринового обмена и избыточным содержанием мочевой кислоты в крови Такое патологическое состояние называют подагрой, при которой развивается рецидивирующее воспаление суставов, отложение солей в почках. Стол №6, назначаемый при этой болезни уменьшает содержание мочевой кислоты в крови и почти полностью исключает поступление пуриновых оснований в организм больного через пищу. Рассмотрим, как этого добиться с помощью диеты №6.
Правила диеты №6
Перед составлением самой диеты советский ученый – Мануил Певзнер, исследовал причины появления подагры и камней из мочевой кислоты в печени и почках. Основным фактором развития этих заболеваний являются азотистые вещества – пурины. Эти компоненты есть в каждом организме и растениях. Сами по себе они безопасны: в здоровом организме они распадаются, образуя мочевую кислоту, и выводятся естественным путем. Нарушения этого процесса могут быть наследственными. Но чаще всего такой сбой происходит при неправильном питании.
Если в организме происходит неправильный обмен пуринов, мочевая кислота кристаллизуется и образует камни и отложения.
Диета №6 при подагре уменьшает интенсивность проявлений с помощью приема в пищу ощелачивающих продуктов. Основу рациона составляют растительные и молочные блюда. Также пациенту придется соблюдать питьевой режим, свободной жидкости должно быть много – примерно 2,5 литра в сутки при отсутствии у пациента выраженных отеков, хронической сердечной и почечной недостаточности.
Из меню исключаются продукты, которые содержат щавелевую кислоту и ограничивается количество соли (10 г в сутки). Белков и жиров должно быть немного, если болезни сопровождаются повышением веса – уменьшаются еще и углеводы.
Все сорта мяса и рыбы предварительно отваривают, потому что при варке половина азотистых веществ остаются в воде. Бульоны по этой причине не используются в пищу, а при первом приступе подагры или при ее обострении мясо исключается из рациона. По этой же причине супы можно готовить только на овощных бульонах. Рыбу и мясо после отваривания можно использовать 2-3 раза в неделю для других блюд: в фарш, запеканки, рулеты, жаркое и т.д. Первые блюда разрешаются только диетические: щи, свекольники, окрошка, борщи. В них можно добавить крупу, молоко или немного вермишели.
В общем и целом, питание по диете №6 – это основа рациона здорового питания. Питание на диете дробное, в день нужно есть не меньше 4 раз. При обострениях болезни пациенту необходимо до 1900 ккал в сутки. После обострения и в период ремиссии – 2800 ккал. Рацион – сбалансированный и полноценный, так как содержит все необходимые компоненты. Уменьшение потребления пуринов (даже долгое время) не влечет побочных эффектов или осложнений.
Блюда можно готовить с помощью любой термической обработки, уменьшить нужно количество жаренной пищи (2-3 раза в неделю). Температура подаваемых блюд строго не оговаривается: можно горячее или холодное.
Лечебная диета номер 6 прописывается пациенту до существенного улучшения. Как правило, это длительная программа питания и в зависимости от течения болезни может длиться пару месяцев, а может затянуться на годы. Ниже рассмотрим подробно рацион диеты №6.
Список продуктов для стола №6
 Чтобы остановить образование кристаллов из мочевой кислоты, необходимо включить в стол номер 6 щелочную пищу:
Чтобы остановить образование кристаллов из мочевой кислоты, необходимо включить в стол номер 6 щелочную пищу:
- овощи и фрукты (свежие, приготовленные и квашенные в большом количестве);
- корнеплоды;
- хлеб из любой муки (только 2 сорт);
- вареное и печеное мясо (150 г в день);
- нежирная рыба (170 г в день);
- яйца перепелиные или куриные (1-2 шт в день);
- любые крупы (за исключением сушеных неочищенных злаков);
- чернослив;
- кисломолочные продукты, молоко, творог;
- цитрусы;
- орехи;
- мармелад, пастила, мед, повидло, джем;
- щелочные воды, цикорий, зеленый чай;
- отвары трав.
Исключить из меню необходимо продукты питания, содержащие пурины:
- грибные бульоны, супы на мясе, уха;
- икра рыб;
- жирное мясо и птица, субпродукты;
- шпинат и щавель;
- грибы в любом виде;
- горох, соя, фасоль (кроме стручковой), бобовые;
- сдобная и сладкая выпечка;
- соленый сыр;
- маргарин (в чистом виде или в блюдах);
- любые копчености;
- малина, клюква, калина, ревень, инжир;
- острые и сильно соленые: соусы, специи, пряности;
- алкогольные напитки.
Список продуктов лучше распечатать или написать на листе бумаги, чтобы в первое время было проще соблюдать все правила диеты. Из предложенных разрешенных продуктов составить ежедневный рацион не так сложно, как может показаться: можно и первое, и мясо с гарниром, котлеты, запеканки, домашние пельмени и вареники, и многое другое. Для наглядного примера рассмотрим меню на неделю и некоторые диетические рецепты.
Меню для стола №6
 Примерное меню на неделю для пациентов с подагрой и мочекаменной болезнью почек.
Примерное меню на неделю для пациентов с подагрой и мочекаменной болезнью почек.
Первый день
Завтрак: творожные сырники, мед, отвар ромашки.
Ланч: горсть чернослива, домашний компот.
Обед: суп с рисом и болгарским перцем, пюре с тушеным мясом (70 г), хлеб.
Ужин: овощи на гриле или в духовке, вареная говядина (80 г).
До сна: отвар из ягод шиповника.
Второй день
Завтрак: хлопья овсяные с кусочками спелого яблока и бананом, цикорий с молоком.
Ланч: тосты из отрубного хлеба, джем, щелочная минералка.
Обед: суп на молоке с вермишелью, салат из свежих овощей.
Ужин: кусочек рыбы, тушеная морковь и кабачок, хлеб.
До сна: натуральный питьевой йогурт.
Третий день
Завтрак: яйцо всмятку, вареная молочная сарделька, свежие огурцы, напиток из цикория.
Ланч: паста из творога со свежими фруктами.
Паста творожная: 200 г обезжиренного творога протереть через марлю или мелкое сито. В отдельной посуде растереть 50 г сахара, 10 г ванилина и 15 г несоленого сливочного масла. Соединить две массы и добавить две ложки сметаны, хорошо все размешать. Готовую пасту можно использовать в качестве отдельного десерта или смешивать с фруктами, черносливом.
Обед: свекольник вегетарианский, немного сметаны, макароны с куриными кнелями.
Ужин: картофельная запеканка с твердым сыром.
Запеканка с сыром: сырой картофель нарезать кружочками и выложить в смазанную маслом форму, чередуя с тертым сыром. Последний слой должен быть из сыра, на него положить несколько кусочков несоленого сливочного масла и полить все 100 мл молока. Печь под фольгой или крышкой.
До сна: отвар ромашки.
Четвертый день
 Завтрак: картофельные драники, сметана, зеленый чай.
Завтрак: картофельные драники, сметана, зеленый чай.
Ланч: творог с протертым черносливом и орехами, молоко.
Обед: суп рисом, картошкой и овощами, винегрет, отдельно паровые фрикадельки, хлеб.
Ужин: рыбные галки, паровая морковь, стручковая фасоль.
Галки из рыбы: пропустить через мясорубку 200 г филе судака (можно с кожей). В фарш влить 50 мл молока и добавить 10-15 г крахмала. Сформировать продолговатые галки и опускать их в кипящую подсоленную воду на 10 минут.
До сна: отвар из отрубей.
День пятый
Завтрак: омлет из одного яйца, молока и пшеничной муки, овощной салат, чай.
Ланч: свежие фрукты (салат или смузи), немного грецких орехов.
Обед: борщ без мяса, сметана, гречневая каша.
Ужин: плов с черносливом, свежевыжатый сок.
До сна: молоко.
День шестой
Завтрак: салат из яблока и моркови, тост с джемом, цикорий.
Ланч: ягодное желе или кисель.
Обед: томатный суп, овсяная каша, котлета из кролика или говядины, хлеб.
Ужин: фаршированный перец со сметаной.
До сна: морковный фреш.
День седьмой
 Завтрак: бутерброды с сыром, йогурт без добавок, чай.
Завтрак: бутерброды с сыром, йогурт без добавок, чай.
Ланч: творог, ягодный морс.
Обед: суп с перловкой и овощами, картофельные котлеты в сметане.
Ужин: кусочек вареной нежирной свинины, салат из свежих овощей, гречневая каша.
До сна: кефир.
Пациентам с подагрой назначают разгрузочные дни, 1-2 раза в неделю. Для разгрузки можно выбрать один продукт и есть только его на протяжении всего дня. Хорошо для таких целей подходит обезжиренный или кальцинированный творог. В разгрузочный день его нужно употреблять по 150 г при каждом проявлении голода. Запрещается полностью голодать, это приводит к еще большему накоплению в крови мочевой кислоты.
Итак, при мочекислом диатезе и подагре используют стол номер 6. Рацион исключает продукты, в состав которых входит много пуринов. Лечебное меню состоит из щелочных продуктов, которые помогают выводить из организма продукты распада азотистых веществ. В результате такой диеты у пациента постепенно нормализуется правильный процесс выведения мочевой кислоты, расщепляются уриновые камни и не образуются новые.
Дополнительные рекомендации
Часто в дополнение к столу №6 целесообразно использовать фитотерапию. Пациенту назначают настои и отвары трав, которые ускоряют процесс выздоровления. Но важно помнить, что фитотерапию должен назначать врач и самолечение в этом случае очень опасно.
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
При подагре очень благотворно на организм влияет чай из листьев брусники. Для него нужно в одном стакане воды довести до кипения 1 столовую ложку листьев растения. Принимают такой отвар по 3-4 раза в день по 1 ложке. Пить его следует не дольше недели, затем сделать перерыв на такое же время. Раз в 4-5 дней можно делать лавровый отвар. Для него понадобится 5 г лаврового листа и полтора стакана воды. Листья прокипятить и настаивать в течении 3 часов. Посуду важно не накрывать, так как в лавре есть эфирные масла, которые не должны накапливаться в настое. Готовый отвар нужно выпить частями, в течении дня.
Для лечения мочекислого диатеза (образование камней) очень важно пить побольше чистой жидкости, особенно хорошо подходит минеральная щелочная вода. Также пациентам рекомендуется пить воду с лимоном, грейпфрутовые и апельсиновые фреши, отвары трав, вишневый сок. Для отваров и настоек подходят: расторопша, зверобой, календула, шалфей, сенна, мелисса. Пить такие отвары нужно только с разрешения терапевта и на протяжении 6-7 дней, после этого – сделать перерыв на неделю.
Алкоголь замедляет процесс распада пуринов и выведения лишней мочевой кислоты, поэтому спиртные напитки опасны при подагре или болезнях мочеполовой системы. При появлениях болей в области поясницы, болезненном мочеиспускании, сильных отеков конечностей, болях в суставах необходимо как можно быстрее обратиться за консультацией к урологу, гинекологу или ревматологу.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:

Фатеева Анастасия Александровна
Специальность: диетолог, психотерапевт, эндокринолог.
Общий стаж: 10 лет.
Место работы: частная практика, онлайн консультирование.
Образование: эндокринология-диетология, психотерапия.
Показания к применению.
Лечебная диета №6 по Певзнеру рекомендуется больным с подагрой, людям с мочекаменной болезнью, у которых образуются камни из мочевой кислоты (ураты) или камни щавелевой кислоты (оксалаты). Эта же диета назначается при мочекислом диатезе, цистинурии и других заболеваниях, при которых рекомендовано ограничение мяса и рыбных продуктов. Такая диета приводит в норму обмен веществ, снижает образование в организме мочевой кислоты и её солей, сдвигает реакцию мочи в щелочную сторону, нормализует работу кишечника.
Особенности питания.
Характерно значительное ограничение продуктов, в состав которых входят пурины, щавелевая кислота, также ограничение соли и обилие ощелачивающих продуктов, то есть овощей, фруктов, молока. Также рекомендовано увеличение количества свободной жидкости. Содержание белков и жиров должно быть несколько ограничено.
При приготовлении пищи придерживаются обычной кулинарной обработки продуктов. За исключением обработки мяса, птицы и рыбы. Эти продукты обязательно предварительно отваривают. Это необходимо потому, что при варке 50% пуринов, содержащихся в продукте, переходят в бульон. Когда мясо, птица, рыба предварительно отварены, потом из них можно готовить тушёные, запечённые, жареные блюда. Мясные и рыбные блюда необходимо употреблять не чаще двух-трёх раз в неделю. При этом одна порция мяса должна быть не больше 150 г, порция рыбы – 170 г.
Рекомендуется дробный режим питания – четыре-шесть раз в день. В промежутках между приёмами пищи и натощак рекомендуется принимать жидкость. Температура пищи должна быть обычная.
Людям с подагрой рекомендуется также раз в неделю устраивать для себя разгрузочные дни. Они могут быть молочные, фруктовые, творожные, кефирные. В разгрузочный день нужно пить не менее 2,5 л жидкости, если нет противопоказаний со стороны сердечно-сосудистой системы. Лечение же голодными днями при таком диагнозе противопоказано.
Химический состав и энергетическая ценность.
Белки – 80-90 г, жиры – 80-90 г, углеводы – 400 г, соль употребляется в сниженном количестве.
Калорийность диеты – 2600-2900 ккал.
| Таблица продуктов | |
|---|---|
| Разрешённые продукты | Запрещенные продукты |
| Хлеб и хлебные изделия | |
| Любой хлеб из муки 1-го и 2-го сорта, пшеничный, ржаной, отрубной. | |
| Молоко и молочные продукты | |
| Молоко, кефир, творог, кисломолочные продукты, блюда из них. | Солёные сыры. |
| Супы | |
| Вегетарианские супы, борщи, щи, овощные картофельные супы с добавлением круп. | Супы на мясных, рыбных и грибных бульонах, супы из щавеля и бобовых. |
| Мясо и мясные блюда | |
| Нежирные сорта мяса и птицы. Изначально в отварном виде, потом из них можно готовить тушёные, запечённые, жареные блюда (читать выше). | Мясные блюда из мороженого мяса, мясные консервы, печень, почки, колбаса, копчёности. |
| Рыба и рыбные блюда | |
| Нежирные сорта рыбы, перед приготовлением предварительно отваренные. | Рыбные блюда из мороженой рыбы, рыбные консервы, копчёная и солёная рыба. |
| Крупы и макаронные изделия | |
| Любые крупы в умеренном количестве. | Сушеные злаки, за исключением очищенного риса и очищенной, измельчённой пшеницы. |
| Овощи | |
| Любые овощи, кроме бобовых. | Бобовые, солёные и маринованные овощи. |
| Яйца и блюда из яиц | |
| Яйца в любой кулинарной обработке, но не более одного в день. | |
| Жиры | |
| Сливочное масло. | Говяжий, бараний и кулинарные жиры. |
| Закуски | |
| Салаты из свежих и квашеных овощей. | Пряные, солёные и острые закуски. |
| Ягоды и фрукты | |
| Фрукты и ягоды должны входить в рацион в повышенном количестве, они могут быть сырые или в любой кулинарной обработке. Чтобы улучшить щелочную среду в организме, в диету включают цитрусовые, например, лимон и грейпфрут. | Малина, клюква, сухофрукты, кроме чернослива. |
| Сладости | |
| Мармелад, мёд, пастила, варенье. | Шоколад, печенья, кондитерские изделия, приготовленные с солью или сахарной пудрой. |
| Напитки | |
| Некрепкий чай, чай с молоком или лимоном, кефир, соки, отвар пшеничных отрубей. Молочные и фруктовые кисели, щелочные минеральные воды. | Крепкий чай, кофе, какао, спиртные напитки. |
Примерное меню диеты №6
- Первый завтрак: свежие огурцы, овсяная каша на молоке, отвар шиповника.
- Второй завтрак: творог со сметаной, кисель фруктовый.
- Обед: суп картофельный, кабачки с рисом и овощами, со сметанным соусом, клубника с молоком.
- Ужин: оладьи творожные, котлеты капустные с маслом, томатный сок.
- На ночь: свежие яблоки.
Медицинская диета назначается только лечащим врачом, который полностью владеет информацией об истории болезни конкретного пациента.
Содержание
- Общая характеристика
- Что можно и нельзя
- Достоинства и недостатки диеты
- Полезные советы
- Меню на неделю
- Рецепты
- Варианты диеты
При подагре, или мочекислой болезни, происходит накопление в тканях солей мочевой кислоты. Диета №6 при подагре назначается с целью снижения образования этих солей, называемых уратами. Благодаря этому, уменьшается воспалительный процесс и снижается частота обострений заболевания. Диета предполагает исключение ряда продуктов из рациона и увеличение в нем количества других продуктов, способствующих выведению солей.
Общая характеристика
Для диеты номер 6 при подагре характерно ограничение продуктов, богатых пуринами, поскольку именно они способствуют образованию и накоплению уратов. Увеличению в рационе подлежат ощелачивающие продукты и жидкость.
Для большинства блюд применяется стандартная кулинарная обработка. Исключение составляют мясо и рыба, которые перед приготовлением отваривают, а затем готовят на пару, тушат или запекают.
Интересно!
Оставшиеся после отваривания мяса и рыбы бульоны в пищу при подагре употреблять нельзя. Бульоны содержат самое большое количество пуриновых оснований.
Диета при подагре предполагает дробный режим питания – пищу употребляют 5-6 раз в сутки, небольшими порциями. Между приемами пищи необходимо выпивать как минимум стакан жидкости.

Диета 6 при развитии подагры
Рекомендуемые параметры диеты при подагре:
- Энергетическая ценность – 2600-2900 ккал, в зависимости от уровня физической активности;
- Содержание белка – до 90 грамм;
- Содержание жира – до 80 грамм;
- Содержание углеводов – до 400 грамм;
- Количество соли – не более 5 грамм;
- Количество жидкости – не менее 2 литров.
Рацион больного подагрой обогащается витаминами – жирорастворимыми и водорастворимыми.
Что можно и нельзя
Соблюдение диеты при подагре предполагает ограничение или исключение продуктов, способствующих накоплению уратов в суставах. Блюда, которые помогают выводить соли мочевой кислоты, должны составлять основу рациона.
| Что можно | Что нельзя |
| Ржаной и отрубной хлеб Свежие овощи и фрукты, ягоды Мясные, рыбные и овощные супы Нежирные сорта мяса и рыбы Молочные и кисломолочные продукты – обезжиренное молоко, кефир, ряженка, натуральный йогурт, творог, простокваша Яйца – не более 1 в день Натуральные сладости – мармелад, джем, варенье, мед Напитки – травяные чаи, компоты, морсы, кисели, щелочная минеральная вода Сухари, сухое печенье, галеты Крупы Макаронные изделия | Различные бульоны Жирное мясо и рыба Мясные и рыбные деликатесы Копченые и консервированные продукты Животный жир Бобовые культуры, щавель Соленый и жирный сыр Шоколад, карамель, какао, кофе, крепкий чай, алкоголь Сдобная выпечка Грибы |
Необходимо следить, чтобы все продукты были качественными и свежими.

Запрещенные продукты при диете 6
Достоинства и недостатки диеты
Первоначально соблюдать диету может быть сложно, так как ограничивается количество жира и углеводов. Это приводит к возникновению чувства голода. Чтобы оно исчезло, можно в перерывах между приемами пищи выпивать стакан простокваши, съедать сырое яблоко или морковь. Постепенно организм привыкает к новому режиму и соблюдение диеты перестает вызывать дискомфорт.
К достоинствам диеты относят ее полноценность. Рацион составлен из тех продуктов, которые необходимы организму для нормального метаболизма. Дробный прием пищи позволяет своевременно усваиваться питательным веществам и витаминам.
Полезные советы
Рекомендации по питанию позволяют соблюдать диету с легкостью, получая от нее максимальный эффект:
- Лечебное питание при подагре включает проведение разгрузочных дней раз в неделю. В такие дни в пищу употребляется какой-то один вид продуктов – молочные, овощи или фрукты. Рекомендуемое потребление жидкости – не менее 2,5 литров;
- Исключается полное голодание или переедание. Опимальный разовый объем пищи — помещающийся в ладонь человека;
- Диета должна быть постоянной. Периодические ограничения в пище могут привести к прямо противоположному результату — набору массы тела и учащению обострений.
На заметку!
Повышенный объем жидкости назначается только в том случае, если нет заболеваний сердца и почек, сопровождающихся образованием отеков.
Меню на неделю
Примерное семидневное меню состоит из разнообразных блюд. Рекомендуется употреблять пищу в одно и то же время.
| День недели и время приёма пищи | Блюда |
| Понедельник | |
| 8:00 | Овсяная каша с сухофруктами, чай с сухариками |
| 12:00 | Обезжиренный творог |
| 14:00 | Овощной суп, кабачковые оладьи с нежирной сметаной, ягодный кисель |
| 16:00 | Фруктовый салат |
| 20:00 | Капустный салат, запеченная рыба, чай |
| Вторник | |
| 8:00 | Салат из моркови и зюма, рисовая каша, чай |
| 12:00 | Два яблока |
| 14:00 | Рисовый суп, отварное мясо с овощами, компот, мармелад |
| 16:00 | Две груши |
| 20:00 | Отварная рыба, салат из яйца и огурцов, минеральная вода |
| Среда | |
| 8:00 | Гречневая каша на молоке, чай, тосты с джемом |
| 12:00 | Свекольно-морковный салат |
| 14:00 | Борщ с курицей, овощная запеканка, компот |
| 16:00 | Творог с медом |
| 20:00 | Отварная рыба с запеченными кабачками, чай с мармеладом |
| Четверг | |
| 8:00 | Омлет, чай с тостами |
| 12:00 | Бутерброд с сыром, кисель |
| 14:00 | Овощной суп, отварное мясо с рисом, компот, ржаная булочка |
| 16:00 | Фруктовый салат |
| 20:00 | Овощная запеканка, кисель |
| Пятница | |
| 8:00 | Творог с медом, чай с сухофруктами |
| 12:00 | Два банана |
| 14:00 | Щи с курицей, гречневая каша с овощами, компот, тосты |
| 16:00 | Овощной салат |
| 20:00 | Запеченная рыба, салат из огурцов и помидоров, компот |
| Суббота | |
| 8:00 | Картофельная запеканка, минеральная вода |
| 12:00 | Фруктовый салат |
| 14:00 | Овощной суп, тушеное мясо с макаронами, кисель, галеты |
| 16:00 | Творог с сухофруктами |
| 20:00 | Рисовая каша, молоко |
| Воскресенье | |
| 8:00 | Отварное яйцо, чай с печеньем |
| 12:00 | Две груши |
| 14:00 | Борщ с телятиной, рис с морепродуктами, кисель |
| 16:00 | Овощное пюре |
| 20:00 | Отварная рыба, картофельная запеканка, морс |

Правильно составленный рацион питания на день
Перед сном рекомендуется выпивать стакан простокваши или кефира. Средняя стоимость меню на неделю — 1700-2000 рублей.
Рецепты
Для составления меню на каждый день при подагре существует множество вкусных и полезных рецептов – первое, второе и десерты.
Овощной суп
Для приготовления этого блюда потребуется взять следующие ингредиенты:
- 2 средних картофелины;
- 1 небольшая морковка;
- Головка репчатого лука;
- Пол-литра воды;
- Зелень и щепотка соли.
Воду довести до кипения и положить в нее мелко нарезанный картофель, варить 10 минут. Морковь мелко нарезать или натереть на терке, припустить на растительном масле, добавить в суп. Нарезать полукольцами лук, измельчить петрушку. Добавить в суп и варить еще 10 минут. Посолить и посыпать зеленью в конце варки. Суп подавать на обед.
Фаршированные кабачки
Блюдо прекрасно подойдет для ужина. Понадобятся следующие ингредиенты:
- Небольшой кабачок;
- 50 грамм риса;
- Морковь;
- Половина головки репчатого лука;
- Растительное масло;
- Зелень;
- Соль;
- Томатная паста.
Кабачок разрезать вдоль и удалить сердцевину. Отварить в течение 5 минут. Рис отварить до полуготовности. Морковь натереть на крупной терке, лук нарезать полукольцами. Спассеровать лук и морковь на растительном масле, добавить томатную пасту и зелень. Смешать овощи с рисом. Положить смесь в половинки кабачков, тушить под крышкой или запекать в течение 15 минут.
Фруктовый салат
Блюдо подойдет для завтрака или полдника. Для его приготовления берут свежие фрукты:
- Яблоко;
- Груша;
- Банан;
- Апельсин.
Фрукты очищают от кожицы и семечек, нарезают небольшими кусочками и добавляют ложку меда и 100 грамм натурального йогурта. По желанию можно добавить изюм и курагу.

Фруктовый салат – основа диетического питания
Полное меню диеты номер 6 на неделю с рецептами для пациентов расписывают врачи-диетологи.
Варианты диеты
Классическая диета стол №6 при подагре назначается для пациентов с нормальным индексом массы тела. Она характеризуется средней энергетической ценностью, полноценным рационом, отсутствием разгрузочных дней.
Диета стол №6 по Певзнеру для больных подагрой, или диета №6Е, показана пациентам с лишней массой тела. Для нее характерна сниженная энергетическая ценность, ограничение в рационе жиров и углеводов. Показаны еженедельные разгрузочные дни. Овощи и фрукты рекомендуется употреблять в сыром виде.
Диетотерапия направлена на патогенез подагры. Правильное питание помогает снизить образование уратов, вызывающих воспаление в суставе. Постоянное соблюдение диеты значительно снижает частоту обострений болезни и замедляет процесс деформации суставов.
Дата публикации: 19.05.2021
Просмотров: 40046
Показания:
подагра, мочекаменная болезнь с образованием камней из солей мочевой кислоты
Приготовление и прием пищи
Кулинарная обработка обычная. Температура пищи обычная.
Разрешаются
Супы: вегетарианские – борщ, щи, овощные, картофельные, с добавлением круп, молочные, холодные – окрошка, свекольник, фруктовые
Мясо, птица, рыба: нежирные виды, в неделю до 3 раз по 150 г отварного мяса или 160-170 г отварной рыбы. После отваривания используют для приготовления различных блюд (тушеных, запеченных, жареных)
Молочные продукты: молоко, кисломолочные напитки, творог, блюда из него, сметана, сыр
Яйца: 1 яйцо в день в любой кулинарной обработке
Крупы: любые, в умеренном количестве
Овощи: в повышенном количестве, сырые и в любой кулинарной обработке. Ограничивают соленые и маринованные, а также укроп, зелень петрушки
Закуски: салаты из свежих и квашеных овощей, из фруктов, винегреты, икра овощная, кабачковая, баклажанная Фрукты, ягоды, сладости: в повышенном количестве фрукты и ягоды, свежие и после тепловой обработки, сухофрукты, мед, нешоколадные конфеты, варенье, мармелад, пастила, зефир
Напитки: чай с лимоном, молоком, кофе с молоком некрепкий, отвары шиповника, пшеничных отрубей, соки фруктов, ягод, овощей, морсы, квас, компоты
Жиры: сливочное, топленое, растительное масла
Необходимо исключить
Мясные, рыбные и грибные бульоны, щавель, шпинат, бобовые, печень, почки, язык, мозги, копчености, колбасы, соленую рыбу, консервы, икру, соленые и острые сыры, грибы, цветную капусту, шоколад, малину, клюкву, перец, хрен, горчицу, какао, крепкий чай и кофе, кулинарные и другие жиры животного происхождения.
Скачать и распечатать:
Диета №6
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним

Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Отделения и центры
Методы лечения
Методы диагностики
Заболевания и симптомы
Диета при подагре
Диета при подагре и повышенной мочевой кислоте — что можно и, что нельзя, меню
Нарушение обмена веществ в организме, в частности, увеличение уровня мочевой кислоты в крови и внеклеточной жидкости является причиной серьезного заболевания – подагры. Одним из основных факторов, вызывающих данный дисбаланс, считается повышенное содержание пуринов в пище.
Также болезнь может быть спровоцирована недостаточным выведением мочевой кислоты из организма через выделительную систему и кишечник, а также некоторыми хроническими патологиями. Задержка этого вещества (МК) в организме влечет за собой нарушения работы почек и отложение солей в тканях и суставах.
Первостепенной мерой борьбы с болезнями, вызванными расстройствами обменных процессов, является коррекция образа жизни: внесение изменений в режим питания, разумная физическая активность и занятия спортом, поддержка душевного равновесия путем медитаций, полезного отдыха, хобби, прогулок и т.д.
Диета при подагре, что можно и нельзя (таблица)
Диета при подагре и повышенной мочевой кислоте – это сбалансированный лечебный рацион, помогающий стабилизировать состояние всего организма, нормализовать пуриновый обмен веществ и снизить уровень уратов в крови.
Ее основная цель – ограничение поступающих с пищей пуринов, в результате чего в организме уменьшается формирование мочевой кислоты.
В первую очередь, из рациона исключают или минимизируют богатые пуринами продукты, обогащая меню полезной пищей, способствующей выведению излишков мочевой кислоты, в том числе, плодами, яйцами, молоком, кисломолочными напитками, щелочными минеральными водами и чистой родниковой водой.
Диета при подагре и повышенной мочевой кислоте — что можно и , что нельзя (таблица продуктов)
| Категория продуктов | Разрешенные к употреблению продукты | Запрещенные продукты питания |
| Мясо | Обезжиренные сорта мяса и птицы без шкурки, метод приготовления – только отваривание и на пару, в неделю допустимо употребление по 150 гр белого мяса или рыбы не чаще 3 раз. | Мясо всех молодых животных, телятина, ягнятина, молочный поросенок, жирные сорта мяса, субпродукты, все колбасные изделия, мясные консервы, копчености, кожа птиц, сало, любые жареные изделия из мяса. |
| Рыба | Постные сорта рыбы в отварном виде в период ремиссии не чаще 2-3 раз в неделю. При обострении рыбу из рациона исключают полностью. | Жирные сорта рыб: тунец, семга, лосось, салака, скумбрия, судак, вардина, сельдь, форель, окунь и некоторые другие виды рыбы, соленая, копченая и консервированная рыба, все виды морепродуктов, икра. |
| Овощи | Тыква, огурцы, патиссоны, кабачки, картофель, свекла, морковь, репа, сельдерей, лук, чеснок, кресс-салат, артишоки, капуста (ограниченно), все остальные овощи, не входящие в перечень находящихся под запретом, в вареном и тушеном виде или приготовленные на пару. | Спаржа, щавель, шпинат, баклажаны, редис, кукуруза, ранняя листовая зелень, бобовые, все виды консервированных овощей, в том числе квашеные, маринованные, соленые и прочие домашние заготовки, грибы. |
| Злаки | Рис, пшеница, макаронные изделия, ржаной и пшеничный хлеб (в умеренном количестве). | Бобовые, отруби. |
| Яйца | Куриные и перепелиные яйца (не более 1 шт. в сутки). | Жареные яйца. |
| Фрукты и ягоды | Бананы, инжир, цитрусовые плоды, арбуз, дыня, хурма, манго, авокадо, слива, персик, яблоки, груши. | Брусника, малина, ревень, клюква, клубника, все сухофрукты, особенно изюм, исключение составляет лишь чернослив. |
| Молочные продукты | Цельное молоко обезжиренное, натуральный йогурт, кисломолочные изделия, творог нежирный, сметана, мягкие сорта несоленого сыра. | Жирные продукты, соленые и острые сорта сыра. |
| Первые блюда | Вегетарианские, постные, холодные (окрошка, свекольник, гаспаччо, таратор) и молочные супы, щи, борщ. | Супы, приготовленные на наваристом или вторичном мясном, рыбном и грибном бульонах (при варке мяса в бульон переходит до 50% пуринов из продукта). |
| Соусы | Молочные, фруктовые, овощные, белые сметанные соусы. | Кетчуп, майонез, все, приготовленные на мясном бульоне, острые и пряные приправы. |
| Десерты | Варенье из ягод и фруктов, зефир, пастила, натуральный мармелад, желе, муссы, мед, повидло. | Шоколад, какао, торты, пирожные, сдобное печенье. |
| Жиры | Несоленое сливочное масло, растительные елеи первого холодного отжима (подсолнечное, оливковое, тыквенное, кунжутное, льняное, соевое, виноградных косточек, ореховое). | Животный и кулинарный жиры, маргарин. |
| Напитки | Негазированные щелочные минеральные воды, настой шиповника, зеленый чай, кисели, компоты, цитрусовые и разведенные водой соки из плодов. | Кофе, крепкий чай, алкоголь в любом виде. |
Таблицу продуктов, что можно и нельзя при подагре удобно распечатать и повесить на кухне. Так она всегда будет под рукой.
Диета при подагре ног (антипуриновая диета) позволяет взять болезнь под контроль и добиться стойкой ремиссии. Способы кулинарной обработки: предпочтение отдается варке и готовке на пару. Периодически в рацион можно вводить жареные блюда, за исключением мясных и рыбных.
Диета при подагре в период обострения
При обострении болезни пациенту на 2 недели назначается строгая диета (стол №6), в которой предпочтение отдается пище в жидком виде. Из рациона полностью убирается рыба, количество мяса сводится к минимуму.
Основа меню – овощные супы, жидкие каши, кисломолочная продукция, соки, кисели, компоты, некрепкий чай, минеральная щелочная вода.
Обязательно соблюдение питьевого режима. Употребление около 2 л воды в день помогает организму выводить соли мочевой кислоты естественным путем. Питание должно быть дробным, 4-5 разовым, малыми порциями.
Голодание и большие перерывы между трапезами способствуют активизации процессов синтеза МК.
Диета при подагре и повышенной мочевой кислоте — меню на неделю
Отталкиваясь от списка запрещенных к употреблению и разрешенных продуктов, каждый пациент может составить рацион на неделю. При любых осложнениях следует обратиться к опытному диетологу, который скорректирует меню с учетом особенностей вашего организма.
Не забывайте между приемами пищи употреблять чистую или минеральную (назначенную врачом) воду.
Пример меню на неделю
Понедельник
- Завтрак: омлет из 1 яйца на молоке, овсяная жидкая каша, напиток из корня цикория.
- Ланч: банановое пюре с мюслями, минеральная вода.
- Обед: суп-пюре овощной с картофелем и цветной капустой, шницель из моркови под сметанным соусом, компот.
- Полдник: галетное печенье и стакан ряженки.
- Ужин: тыквенная каша с рисом, салат из свежих огурцов, зеленого лука и петрушки, заправленный оливковым маслом, ромашковый чай.
Вторник
- Завтрак: тост из ржаного хлеба, яйцо, сваренное «в мешочек», салат из отварной натертой свеклы с чесноком и черносливом, заправленный кукурузным елеем.
- Ланч: творожная запеканка с яблочным повидлом, сок грейпфрута.
- Обед: вегетарианский борщ со сметаной, отварной кролик, тушеный в молоке, картофельное пюре, настой шиповника с медом.
- Полдник: банан и ягодный кисель.
- Ужин: постные голубцы из пекинской капусты, фаршированные рисом, морковью и тыквой, груша, чай из мелиссы.
Среда
- Завтрак: морковные зразы с фруктами, белковый омлет, слабый кофе с молоком.
- Ланч: молочный коктейль с персиком.
- Обед: жидкий рисовый суп с морковью, тушеная в молоке цветная капуста, компот из сухофруктов (яблоки, чернослив, груша).
- Полдник: пудинг манный с абрикосами.
- Ужин: гаспаччо, макароны с творогом и сахаром, кефир.
Четверг
- Завтрак: салат из творога с огурцами, кусочками несоленой брынзы и зеленым луком, заправленный ореховым маслом, кусочек пшеничного хлеба, отвар шиповника.
- Ланч: кисель черничный.
- Обед: суп-пюре из филе щуки, салат из свеклы со сметаной, картофель в мундире (2 шт.), компот.
- Полдник: пудинг творожный.
- Ужин: молочная рисовая каша, цикорий с молоком.
Пятница
- Завтрак: пшеничная каша на молоке, тост, слабый кофе с молоком.
- Ланч: груша.
- Обед: овощной суп, винегрет без горошка, котлеты картофельные, чай из облепихи.
- Полдник: творог с вишневой подливой, кисель.
- Ужин: окрошка, паровой рисовый пудинг, чай мятный.
Суббота
- Завтрак: полувязкая гречневая каша, яйцо всмятку, чай мате.
- Ланч: запеканка морковная с пшеном, настой шиповника.
- Обед: суп-лапша молочный, зразы картофельные с морковью и луком, икра кабачковая, кисель.
- Полдник: сливовый сок.
- Ужин: паровые тефтели из филе курицы с картофельным жидким пюре, настой имбирного корня с лимоном.
Воскресенье
- Завтрак: свекольно-яблочный салат с йогуртом.
- Ланч: творожно-банановый мусс.
- Обед: свекольник, тушеное овощное рагу с кабачками, компот из яблок.
- Полдник: сок грушевый.
- Ужин: паровые сырники с медом, морковная запеканка со сметанным соусом, чай с молоком.
Несмотря на ограничения, старайтесь питаться максимально разнообразно, готовя вкусные блюда из разрешенного списка. Если вы хотите достичь стойкой ремиссии при подагре и снизить уровень мочевой кислоты в организме, то без строгого следования диете не обойтись.
Проявите фантазию и кулинарную смекалку, выберите для себя самые оригинальные рецепты блюд, и будьте всегда здоровы!
Записаться на прием в Самаре:
Содержание
- Правила диеты №6
- Список продуктов для стола №6
- Меню для стола №6
- Первый день
- Второй день
- Третий день
- Четвертый день
- День пятый
- День шестой
- День седьмой
- Дополнительные рекомендации
- Лечебная диета при высоком креатинине в крови
- Причины повышенных показателей
- Продукты, понижающие и повышающие значения
- Диета при высоких уровнях
- При почечной недостаточности
- При сахарном диабете
- Для мужчин и женщин после 50 и 60 лет
- Примерное меню на неделю
- Полезное видео
- Диета при повышенном креатинине: какие продукты полезно включить в меню
- Как понизить креатинин в крови
- Медикаменты
- Народные средства
- Как понизить билирубин в крови?
- Общее описание проблемы
- Основные принципы питания
- Перечень запрещенных продуктов
- Перечень разрешенных продуктов
- Правила составления рациона
- Примерное меню при повышенном билирубине
- Особенности питания детей и подростков
- Диета для беременных и худеющих женщин
- Питание при повышенном билирубине после 60 лет
- Краткое резюме
- Чем опасен высокий уровень креатинина в крови и таблица норм
- Энергия жизни
- Нормы для здоровых людей
- Повышение показателей у здоровых людей
- Патологическое превышение показателей
- Когда назначается анализ
Диета №6, созданная советским ученым-диетологом, гастроэнтерологом Мануилом Певзнером применяется при специфическом нарушении пуринового обмена и избыточным содержанием мочевой кислоты в крови Такое патологическое состояние называют подагрой, при которой развивается рецидивирующее воспаление суставов, отложение солей в почках. Стол №6, назначаемый при этой болезни уменьшает содержание мочевой кислоты в крови и почти полностью исключает поступление пуриновых оснований в организм больного через пищу. Рассмотрим, как этого добиться с помощью диеты №6.

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Правила диеты №6
Перед составлением самой диеты советский ученый – Мануил Певзнер, исследовал причины появления подагры и камней из мочевой кислоты в печени и почках. Основным фактором развития этих заболеваний являются азотистые вещества – пурины. Эти компоненты есть в каждом организме и растениях. Сами по себе они безопасны: в здоровом организме они распадаются, образуя мочевую кислоту, и выводятся естественным путем. Нарушения этого процесса могут быть наследственными. Но чаще всего такой сбой происходит при неправильном питании.
Если в организме происходит неправильный обмен пуринов, мочевая кислота кристаллизуется и образует камни и отложения.
Диета №6 при подагре уменьшает интенсивность проявлений с помощью приема в пищу ощелачивающих продуктов. Основу рациона составляют растительные и молочные блюда. Также пациенту придется соблюдать питьевой режим, свободной жидкости должно быть много – примерно 2,5 литра в сутки при отсутствии у пациента выраженных отеков, хронической сердечной и почечной недостаточности.
Из меню исключаются продукты, которые содержат щавелевую кислоту и ограничивается количество соли (10 г в сутки). Белков и жиров должно быть немного, если болезни сопровождаются повышением веса – уменьшаются еще и углеводы.
Все сорта мяса и рыбы предварительно отваривают, потому что при варке половина азотистых веществ остаются в воде. Бульоны по этой причине не используются в пищу, а при первом приступе подагры или при ее обострении мясо исключается из рациона. По этой же причине супы можно готовить только на овощных бульонах. Рыбу и мясо после отваривания можно использовать 2-3 раза в неделю для других блюд: в фарш, запеканки, рулеты, жаркое и т.д. Первые блюда разрешаются только диетические: щи, свекольники, окрошка, борщи. В них можно добавить крупу, молоко или немного вермишели.
В общем и целом, питание по диете №6 – это основа рациона здорового питания. Питание на диете дробное, в день нужно есть не меньше 4 раз. При обострениях болезни пациенту необходимо до 1900 ккал в сутки. После обострения и в период ремиссии – 2800 ккал. Рацион – сбалансированный и полноценный, так как содержит все необходимые компоненты. Уменьшение потребления пуринов (даже долгое время) не влечет побочных эффектов или осложнений.
Блюда можно готовить с помощью любой термической обработки, уменьшить нужно количество жаренной пищи (2-3 раза в неделю). Температура подаваемых блюд строго не оговаривается: можно горячее или холодное.
Лечебная диета номер 6 прописывается пациенту до существенного улучшения. Как правило, это длительная программа питания и в зависимости от течения болезни может длиться пару месяцев, а может затянуться на годы. Ниже рассмотрим подробно рацион диеты №6.
Список продуктов для стола №6

Чтобы остановить образование кристаллов из мочевой кислоты, необходимо включить в стол номер 6 щелочную пищу:
- овощи и фрукты (свежие, приготовленные и квашенные в большом количестве);
- корнеплоды; из любой муки (только 2 сорт);
- вареное и печеное мясо (150 г в день);
- нежирная рыба (170 г в день); или куриные (1-2 шт в день);
- любые крупы (за исключением сушеных неочищенных злаков); ;
- кисломолочные продукты, молоко, творог;
- цитрусы;
- орехи;
- мармелад, пастила, мед, повидло, джем;
- щелочные воды, цикорий, зеленый чай;
- отвары трав.
Исключить из меню необходимо продукты питания, содержащие пурины:
- грибные бульоны, супы на мясе, уха;
- икра рыб;
- жирное мясо и птица, субпродукты; и щавель;
- грибы в любом виде; , соя, фасоль (кроме стручковой), бобовые;
- сдобная и сладкая выпечка;
- соленый сыр; (в чистом виде или в блюдах);
- любые копчености; , клюква, калина, ревень, инжир;
- острые и сильно соленые: соусы, специи, пряности;
- алкогольные напитки.
Список продуктов лучше распечатать или написать на листе бумаги, чтобы в первое время было проще соблюдать все правила диеты. Из предложенных разрешенных продуктов составить ежедневный рацион не так сложно, как может показаться: можно и первое, и мясо с гарниром, котлеты, запеканки, домашние пельмени и вареники, и многое другое. Для наглядного примера рассмотрим меню на неделю и некоторые диетические рецепты.
Меню для стола №6

Примерное меню на неделю для пациентов с подагрой и мочекаменной болезнью почек.
Первый день
Завтрак: творожные сырники, мед, отвар ромашки.
Ланч: горсть чернослива, домашний компот.
Обед: суп с рисом и болгарским перцем, пюре с тушеным мясом (70 г), хлеб.
Ужин: овощи на гриле или в духовке, вареная говядина (80 г).
До сна: отвар из ягод шиповника.
Второй день
Завтрак: хлопья овсяные с кусочками спелого яблока и бананом, цикорий с молоком.
Ланч: тосты из отрубного хлеба, джем, щелочная минералка.
Обед: суп на молоке с вермишелью, салат из свежих овощей.
Ужин: кусочек рыбы, тушеная морковь и кабачок, хлеб.
До сна: натуральный питьевой йогурт.
Третий день
Завтрак: яйцо всмятку, вареная молочная сарделька, свежие огурцы, напиток из цикория.
Ланч: паста из творога со свежими фруктами.
Паста творожная: 200 г обезжиренного творога протереть через марлю или мелкое сито. В отдельной посуде растереть 50 г сахара, 10 г ванилина и 15 г несоленого сливочного масла. Соединить две массы и добавить две ложки сметаны, хорошо все размешать. Готовую пасту можно использовать в качестве отдельного десерта или смешивать с фруктами, черносливом.
Обед: свекольник вегетарианский, немного сметаны, макароны с куриными кнелями.
Ужин: картофельная запеканка с твердым сыром.
Запеканка с сыром: сырой картофель нарезать кружочками и выложить в смазанную маслом форму, чередуя с тертым сыром. Последний слой должен быть из сыра, на него положить несколько кусочков несоленого сливочного масла и полить все 100 мл молока. Печь под фольгой или крышкой.
До сна: отвар ромашки.
Четвертый день

Завтрак: картофельные драники, сметана, зеленый чай.
Ланч: творог с протертым черносливом и орехами, молоко.
Обед: суп рисом, картошкой и овощами, винегрет, отдельно паровые фрикадельки, хлеб.
Ужин: рыбные галки, паровая морковь, стручковая фасоль.
Галки из рыбы: пропустить через мясорубку 200 г филе судака (можно с кожей). В фарш влить 50 мл молока и добавить 10-15 г крахмала. Сформировать продолговатые галки и опускать их в кипящую подсоленную воду на 10 минут.
До сна: отвар из отрубей.
День пятый
Завтрак: омлет из одного яйца, молока и пшеничной муки, овощной салат, чай.
Ланч: свежие фрукты (салат или смузи), немного грецких орехов.
Обед: борщ без мяса, сметана, гречневая каша.
Ужин: плов с черносливом, свежевыжатый сок.
День шестой
Завтрак: салат из яблока и моркови, тост с джемом, цикорий.
Ланч: ягодное желе или кисель.
Обед: томатный суп, овсяная каша, котлета из кролика или говядины, хлеб.
Ужин: фаршированный перец со сметаной.
До сна: морковный фреш.
День седьмой

Завтрак: бутерброды с сыром, йогурт без добавок, чай.
Ланч: творог, ягодный морс.
Обед: суп с перловкой и овощами, картофельные котлеты в сметане.
Ужин: кусочек вареной нежирной свинины, салат из свежих овощей, гречневая каша.
Пациентам с подагрой назначают разгрузочные дни, 1-2 раза в неделю. Для разгрузки можно выбрать один продукт и есть только его на протяжении всего дня. Хорошо для таких целей подходит обезжиренный или кальцинированный творог. В разгрузочный день его нужно употреблять по 150 г при каждом проявлении голода. Запрещается полностью голодать, это приводит к еще большему накоплению в крови мочевой кислоты.
Итак, при мочекислом диатезе и подагре используют стол номер 6. Рацион исключает продукты, в состав которых входит много пуринов. Лечебное меню состоит из щелочных продуктов, которые помогают выводить из организма продукты распада азотистых веществ. В результате такой диеты у пациента постепенно нормализуется правильный процесс выведения мочевой кислоты, расщепляются уриновые камни и не образуются новые.
Дополнительные рекомендации
Часто в дополнение к столу №6 целесообразно использовать фитотерапию. Пациенту назначают настои и отвары трав, которые ускоряют процесс выздоровления. Но важно помнить, что фитотерапию должен назначать врач и самолечение в этом случае очень опасно.
При подагре очень благотворно на организм влияет чай из листьев брусники. Для него нужно в одном стакане воды довести до кипения 1 столовую ложку листьев растения. Принимают такой отвар по 3-4 раза в день по 1 ложке. Пить его следует не дольше недели, затем сделать перерыв на такое же время. Раз в 4-5 дней можно делать лавровый отвар. Для него понадобится 5 г лаврового листа и полтора стакана воды. Листья прокипятить и настаивать в течении 3 часов. Посуду важно не накрывать, так как в лавре есть эфирные масла, которые не должны накапливаться в настое. Готовый отвар нужно выпить частями, в течении дня.
Для лечения мочекислого диатеза (образование камней) очень важно пить побольше чистой жидкости, особенно хорошо подходит минеральная щелочная вода. Также пациентам рекомендуется пить воду с лимоном, грейпфрутовые и апельсиновые фреши, отвары трав, вишневый сок. Для отваров и настоек подходят: расторопша, зверобой, календула, шалфей, сенна, мелисса. Пить такие отвары нужно только с разрешения терапевта и на протяжении 6-7 дней, после этого – сделать перерыв на неделю.
Алкоголь замедляет процесс распада пуринов и выведения лишней мочевой кислоты, поэтому спиртные напитки опасны при подагре или болезнях мочеполовой системы. При появлениях болей в области поясницы, болезненном мочеиспускании, сильных отеков конечностей, болях в суставах необходимо как можно быстрее обратиться за консультацией к урологу, гинекологу или ревматологу.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: диетолог, психотерапевт, эндокринолог .
Общий стаж: 10 лет .
Место работы: частная практика, онлайн консультирование .
Лечебная диета при высоком креатинине в крови

Креатинин – продукт разложения креатина, который возникает в результате биохимической реакции аминокислотно-белкового обмена в организме. Этот элемент присутствует в моче и мышцах.
Недостаток этого вещества наблюдается на фоне почечной недостаточности и сахарного диабета.
Причины повышенных показателей
Существует большое количество факторов, которые могут спровоцировать повышение концентрации креатинина в крови. Основные причины патологического состояния:
- Проблемы с кровообращением. В почках присутствует недостаточное давление крови, а это уменьшает степень фильтрации первичной мочи и выведения креатина.
- Нарушение работы почек. Это может быть поликистоз, пиелонефрит в хронической форме и гломерулонефрит.
- Некроз, гангрена и разрушение мышечной ткани.
- Обширные травмы и ожоги.
- Гипертиреоз. Наблюдается повышенный синтез гормонов щитовидной железы. Такой патологический процесс приводит к распаду мышечной ткани.
- Лучевая болезнь. Ионизирующее излучение приводит к тому, что клетки организма начинают постепенно разрушаться.
Гиперкреатининемия может возникать не только по причине патологических изменений в организме, но и под воздействием физиологических причин. К их числу относятся следующие факторы:

- пожилой возраст;
- длительное голодание;
- активный рост ребенка;
- большие мышечные нагрузки;
- беременность и период лактации;
- строгая диета, которая провоцирует распад мышц;
- употребление средств для увеличения мышц, что содержат креатин.
Анализ на количество креатинина рекомендуется повторять несколько раз, так как присутствует риск лабораторной ошибки. При превышении нормы врач назначает проведение дополнительных анализов.
Продукты, понижающие и повышающие значения
Понижают и повышают концентрацию креатинина при помощи правильного питания.
Для понижения врачи рекомендуют ввести в рацион следующие продукты:
- Отруби и цельнозерновой хлеб. Они содержат большое количество натуральной клетчатки, поэтому улучшают пищеварение.
- Овощи. В их составе присутствует минимальное количество белка и много клетчатки. Высокая концетрация флавонтидов помогает выводить токсины, в том числе и креатинин.
- Кисломолочные продукты. В них содержится небольшое количество белка.
- Льняное масло. Ненасыщенные жирные кислоты помогают снизить количество креатинина.
- Мед. Это источник минералов и питательных микроэлементов. Белок отсутствует. Основа продукта – фруктоза.
- Яйца. Больше всего пользы принесут перепелиные яйца, их нужно употреблять в свежем виде.
Продукты, которые повышают уровень креатинина в крови:

- бананы;
- абрикосы;
- сыр;
- творог;
- чай;
- кофе;
- жирные сорта мяса;
- газированные напитки.
В составе спортивного питания присутствует протеин – белок, который повышает количество креатинина.
Диета при высоких уровнях
Для нормализации показателей врач подбирает диету. Выбор продуктов основывается на причине развития патологического состояния. Правильное и сбалансированное поможет нормализовать покатали пациента.
При почечной недостаточности
При хронической почечной недостаточности назначается малобелковая диета. Необходимо свести к минимуму употребление белка животного и растительного происхождения.
При выборе диеты врач обращает внимание на следующие показатели:
- Темп развития и выраженность патологического процесса.
- Показатели водно-электролитного обмена.
- Количество белковых соединений, которые выводятся из организма вместе с мочой.
Рекомендации по питанию для снижения высокой концентрации креатинина в крови:
- Количество соли и блюд, содержащих эфирные масла, необходимо свести к минимуму;
- Организм пациента должен получать минимальное количество белка.
- Рафинированный сахар и продукты с ним следует заменить на фрукты.
- Для поддержания нормальной энергетической ценности рациона следует ввести в меню морскую рыбу, сложные углеводы и жирные молочные продукты.
Пациент должен следить за водным балансом. В течение дня рекомендуется выпивать не меньше 800 мл воды. Точное количество рассчитывается в зависимости от массы тела.
При сахарном диабете
При сахарном диабете наблюдается повышенный уровень креатинина в крови. Для стабилизации такого показателя следует подобрать физиологически грамотную диету. Количество жиров и углеводов должно быть сбалансированным.
Пациентам с диабетом рекомендуется ввести в свой рацион следующие продукты:

- зеленый горошек;
- шпинат;
- помидоры;
- свежая и квашеная капуста;
- салат.
Внимание! Употребление большого количества творога может спровоцировать повышение уровня креатинина в крови.
В меню должны присутствовать следующие блюда:
- овощные гарниры;
- супы на овощном бульоне;
- яйца и блюда из них;
- кисло-сладкие и кислые ягоды.
Рацион диабетика должен быть богатым на витамины и полезные микроэлементы. Следует отказаться от конфет, шоколада, алкоголя, перца и горчицы.
Для мужчин и женщин после 50 и 60 лет
Главный принцип питания для женщин и мужчин после 50-60 лет – соблюдение режима. Между основными приемами пищи рекомендуется делать перекусы сырыми овощами и фруктами.
С годами рекомендуется снижать калорийность употребляемой пищи. В возрасте за 60 лет суточная калорийность пищи должна составлять 1900-2100 калорий. Чтобы организм не ослабел, нельзя резко понижать энергетическую ценность рациона.
Интересная статья: Правильное питание и диета при повышенной мочевине в крови: продукты, снижающие и повышающие карбамид
Трудноперевариваемые жиры следует полностью исключить. Животные жиры можно заменить на растительные. Пользу принесут кисломолочные продукты, обогащенные живыми бактериями.
С годами чувство жажды притупляется, поэтому нужно особенно тщательно следить за водным балансом организма. В день нужно выпивать 1-1,2 л жидкости. Пить слишком много воды не рекомендуется.
Примерное меню на неделю
Понедельник

- Завтрак: 50 г второго со сметаной и курагой.
- Обед: постные щи и картофельная запеканка с добавлением зелени.
- Ужин: отлично подойдет плов на основе саго и зеленый салат, заправленный оливковым маслом.
Вторник
- Завтрак: морковные вегетарианские котлеты и яйцо.
- Обед: рисовый суп и отварной картофель.
- Ужин: паровая рыба и картофельное пюре.
Среда
- Завтрак: запеченное яблоко с медом и небольшая порция гречневой каши.
- Обед: овощной суп и соте с курицей.
- Ужин: морковная запеканка и тушеный с луком картофель.
Четверг
- Завтрак: котлеты из картофеля и яйцо всмятку.
- Обед: овощной салат и запеченная индейка.
- Ужин: морковная запеканка с черносливом.
Пятница
- Завтрак: омлет и биточки из свеклы.
- Обед: вегетарианский суп и паровой кролик.
- Ужин: фруктовый пудинг и булгур.
Суббота

- Завтрак: белковый омлет с помидорами и хлеб с маслом.
- Обед: суп с гречкой и куриное суфле.
- Ужин: овощное рагу и сырники.
Воскресенье
- Завтрак: рисовая каша на молоке.
- Обед: овощной суп и запеченный картофель.
- Ужин: отварное мясо, помидор и гречка.
Между основными приемами пищи рекомендуется делать перекус. Варианты второго завтрака:
- творожная запеканка;
- апельсин или грейпфрут;
- кефир;
- йогурт с ягодами;
- печеные яблоки.
Перед сном можно выпить стакан йогурта, простокваши или кефира.
Творог нельзя употреблять в тот день, когда были другие белковые продукты. Рыбные и мясные блюда следует чередовать. Чтобы нормализовать обменные процессы следует выпивать не менее 1,5 л воды. Это будет способствовать выведению шлаков и токсинов. При почечной недостаточности количество жидкости должно быть сокращено до 800 мл.
Полезное видео
Предлагаем посмотреть видео о диете для снижения креатинина:
Повышенная концентрация креатинина в крови наблюдается на фоне серьезных заболеваний. Например, это может быть сахарный диабет или почечная недостаточность. Чтобы нормализовать показатели креатинина в сыворотке крови следует придерживаться определенной диеты.
Диета при повышенном креатинине: какие продукты полезно включить в меню
Креатинин — это продукт белкового обмена веществ. Он образуется в мышцах из креатинфосфата. В скелетной и сердечной мускулатуре постоянно происходит креатин-фосфатная реакция, в результате которой образуется энергия для мышц и креатинин. В этих случаях креатин в мышцах не успевает ангидрироваться, т. е. превратиться в креатинин. Он поступает из мышц в кровь, а затем выделяется с мочой. Нарушение процесса обмена веществ в мышцах приводит часто к появлению в мышцах свободного креатина, отсюда и креатинурии.
Высвобождаясь из активно работающих мышечных клеток (миоцитов), или синтезируясь в печени из аминокислот, он поступает в кровь и, в конечном счете, выводится почками с мочой вместе с другими продуктами обмена (мочевина, мочевая кислота и аммиак). Его количество, выделяемое с мочой, должно быть постоянным в течение суток и пропорционально массе мышц, поскольку мышцы — основной источник этого вещества. Можно сказать, что это показатель состояния мышечной ткани, функции печени и почек.
Однако, ухудшение выделительной функции почек влечет накопление в крови этого продукта, поэтому определение его уровня используется в диагностике состояния почек. Отклонение от нормальных показателей является поводом для выяснения причин и при необходимости начать лечение или предпринять другие меры. Содержание креатинина в крови у женщин ниже, чем у мужчин. Для женщин оно составляет 53-100 мкмоль/л, а для мужчин — 62-110 мкмоль/л. Это связано с меньшей мышечной массой у женщин, низкими физическими нагрузками и меньшей скоростью метаболизма. С возрастом эти показатели постепенно снижаются, что является нормой.
Повышенный креатинин в крови связан с избыточным поступлением в организм веществ-предшественников, а также с нарушение удаления его из организма. Это может наблюдаться при некоторых заболеваниях и различных физиологических состояниях:
- Нарушение функции почек при токсическом поражении, мочекаменной болезни, опухолях, нефритах, сахарном диабете, гипертонической болезни (нефроангиосклероз). Параллельно в крови повышается уровень азота мочевины. Дополнительные обследования (узи, внутривенная урография, компьютерная томография, определение скорости клубочковой фильтрации) дают более точную информацию о состоянии почек.
- Злокачественные новообразования.
- Лучевая болезнь.
- Обезвоживание организма.
- Гипертиреоз, когда повышается секреция катаболических гормонов и прогрессирует потеря веса за счет жировой и мышечной ткани.
- Цирроз печени.
- Поражение сердечной мышцы при инфаркте миокарда.
- Поражения мышц при ревматизме, миозите, системной красной волчанке.
- Обширные ожоги и травмы, гангрена, синдром сдавливания (краш-синдром), некроз. При всех этих состояниях при повреждении и распаде мышечной ткани креатин и креатинфосфат попадают в кровеносное русло и становятся источником креатинина.
- Преэклампсия беременных (свидетельствует о тяжелом поражении почек).
- Ускоренный прирост мышечной массы при интенсивных спортивных тренировках.
- Физические нагрузки перед сдачей анализов. В связи с этим для достоверности данных за сутки нельзя употреблять мясо и птицу, исключить активные физические нагрузки и избегать нервных перенапряжений.
- Употребление большого количества мясных продуктов. Любые источники белка в процессе пищеварения расщепляются до аминокислот. В печени они превращаются в креатин, потом в мышцах в креатинфосфат и метаболизируются до креатинина.
- Прием противогрибковых препаратов, цефалоспоринов, циметидина, каптоприла и тетрациклина.
Как видно список большой и в каждом случае необходимо обследование для уточнения причины. Если серьезных заболеваний не выявлено, то изменение образа жизни (умеренные ежедневные нагрузки, пешие прогулки или плавание) и коррекция питания помогут восстановить показатели крови.
Диета при повышенном креатинине в крови предусматривает:
Читайте также: % НТЖ(процент насыщения трансферрина железом).Заказывается вместе с трансферрином и железом.
- Ограничение животного белка и жиров животного происхождения. Белок уменьшается до 40-60 г в сутки. Его количество восполняется за счет молочных продуктов, а мясо можно употреблять не более 2-3 раз в неделю.
- Для спортсменов исключение питательных смесей (гейнеры, концентрированный протеин, креатин).
- Обеспечение калорийности рациона за счет нежирной белой рыбы, кисломолочных продуктов, молочных продуктов, сложных углеводов (каши, цельнозерновой хлеб, овощи), растительных масел.
- Ограничение/исключение простых углеводов, замена их сложными — фрукты, овощи, темные крупы, хлеб с отрубями или грубого помола.
- Адекватный питьевой режим. Количество жидкости (чистой воды) в сутки в идеале должно быть 30 мл на 1 кг веса. Супы, компоты, кофе в счёт не берутся. Если сложно выпить такое количество, то ее, по крайней мере, не должно быть меньше 1,5 л.
- Резкое ограничение поваренной соли — важно при гипертонической болезни и патологии почек.
- При почечной патологии исключение раздражающих продуктов: острые специи и закуски, алкоголь, бульоны, крепкий кофе и чай, шоколад.
- При заболеваниях почек ограничивается количество калия и фосфора в рационе. Это относится к шоколаду, кураге, черносливу, изюму, семечкам тыквы, подсолнечника, фисташкам, бобовым, рыбе, молочным продуктам.
- Кулинарную обработку пищи в виде варки (отвары мяса и птицы выливаются). Употребление пищи небольшими порциями и 5-6 раз в день.
Этот продукт обмена является токсичным веществом и его избыток в крови вызывает чувство усталости и слабость, снижение памяти и внимания, головные боли. В связи с чем, в зависимости от изменений в анализах и состоянии пациента, могут проводиться детоксикационные мероприятия: форсированный диурез на фоне внутривенных вливаний, а также гемодиализ. Питание больных с почечной недостаточностью более ограниченное и подробно рассматривается в других статьях. Оно организуется в пределах Стола №7, 7А и 7Б.
Как понизить креатинин в крови

Есть много методов, обеспечивающих снижение креатинина. С этой целью можно использовать медикаментозные средства и народные методы лечения. Пациент должен помнить – перед определением курса воздействия нужно пройти обследование и проконсультироваться с лечащим врачом.
Медикаменты
Рекомендации специалистов, относительно снижения уровня креатинина в организме включают:
- Повышение показателя вещества может быть спровоцировано приемом медикаментозных средств. На время обследования прием препаратов прекращают и принимают решение о целесообразности воздействия после результатов обследования.
- Лица преклонного возраста должны контролировать артериальное давление постоянно, поскольку высокие цифры отражаются на работе почек. При повышении отметок нужно своевременно принимать гипотензивные препараты.
- Для снижения показателей креатинина используются препараты, содержащие хитозан и альфа-липоевую кислоту.
- Лица с сахарным диабетом должны поддерживать уровень инсулина в крови в допустимом пределе.
Перед применением каких-либо лекарственных средств нужно получить консультацию доктора. Следующие препараты могут провоцировать повышение креатинина:
- ибупрофен;
- циклоспорин;
- ингибиторы АПФ;
- БАДЫ и минеральные добавки, содержащие ванадий.
Отмена препарата может быть опасна для организма. Не следует прерывать курс терапии самостоятельно.
Народные средства

Убрать фактор, провоцирующий развитие заболевания, можно при помощи народных средств. Разобраться с принципом действия разных травм на организм человека поможет фитотерапевт. Для устранения патологии врачи рекомендуют использовать крапиву. Лучше взять майский сбор, он обладает оптимальным составом.
Для приготовления лекарственного отвара требуется:
- вода – 600 мл;
- высушенный лист крапивы – 20 г;
- жидкий мед – 1 ст. л.
Крапиву необходимо всыпать в воду и кипятить на паровой бане 30 минут. После довести объем смеси до 500 мл за счет кипятка. Мед добавляется для улучшения вкуса раствора. Средство оказывает мочегонное действие, восстанавливает нормальное кровообращение и обеспечивает устранение вредных элементов из организма. Продолжительность приема – 10 дней. После окончания курса нужно повторно сдать анализ мочи.
Второй рецепт подразумевает использование сбора трав, а именно корня одуванчика и шалфея. Для приготовления лечебного настоя требуется:
- вода – 500 мл;
- сбор трав – 3 ст. л.
Сухие компоненты всыпают в холодную воду и доводят до кипения, после снимают с плиты. После остывания кипятят еще раз и процеживают. Раствор готов к приему после охлаждения.
Перечень основных рекомендаций, позволяющих усилить эффект фитотерапии, выглядит следующим образом:
- употребление травяных настоев и отваров;
- прием биологически активных добавок в форме таблеток;
- регулярный питье средств на основе шалфея;
- объем ежедневного потребления воды в объеме 1,5 литра.
Шалфей ускоряет скорость клубочковой фильтрации. К приему средств есть противопоказания. Запрещено употребление при беременности.
Как понизить билирубин в крови?
Билирубин — это токсическое вещество, являющееся желчным пигментом, вырабатываемым в организме в результате распада гемоглобина. Повышенный уровень билирубина указывает на нарушения в работе печени и требует комплексного лечения, важным элементом которого является правильное питание.

Общее описание проблемы
Повышенный уровень билирубина показывает биохимический анализ крови, на основании которого изучаются важные показатели АЛТ и АСТ. Повышенный предел ферментов свидетельствует о патологиях печени и требует терапии, при которой лекарственные препараты комбинируются с диетой.
Причины повышенного билирубина могут быть связаны с интенсивными физическими нагрузками, длительным голоданием или перееданием, болезнями желчного пузыря, поджелудочной железы, печени.
Диета при высоком билирубине направлена на то, чтобы понизить нагрузку на печень, нормализовать отток желчи, улучшить жировой обмен.

Это эффективная альтернатива традиционному медикаментозному лечению, помогающая уменьшить высокий уровень билирубина до нормальных показателей. Лечение повышенного билирубина сопровождается соблюдением диеты №5. Она назначается при разнообразных заболеваниях печени и желчного пузыря для очищения кровеносных сосудов, регенерации и защиты гепатоцитов, нормализовать отток желчи и понизить уровень билирубина.
Основные принципы питания
Для приведения билирубина до нормы применяется специальная диета, основная цель которой — восстановить полноценное функционирование печени, снижение повышенной нагрузки на орган.
Основные принципы питания:
- Рацион должен состоять исключительно из разрешенных продуктов. Запрещенные нужно полностью исключить из меню.
- Нужно соблюдать строгие пропорции углеводов, жиров и белков — 90, 400 и 100 г соответственно.

Кушать необходимо строго по графику, 6 раз в сутки. Есть следует в одно время, интервал между приемами пищи должен составлять не больше 3 часов.

Перечень запрещенных продуктов
Чтобы снизить повышенный билирубин у мужчин и женщин необходимо отказаться от употребления всех продуктов питания промышленного производства, так как они содержат большое количество соли. Нельзя есть пищу, содержащую жиры и провоцирующие усиленное газообразование и брожение в пищеварительной системе.
К запрещенным продуктам относятся:
- Мясо жирных сортов — свинина, баранина, утка, гусь.
- Морепродукты — креветки, мидии, устрицы.
- Овощи — зеленый лук, редис, щавель, шпинат, чеснок, фасоль и другие бобовые, свежая и квашеная капуста, грибы.


Также строго запрещены все соусы и приправы промышленного производства — кетчуп, майонез, горчица, соевый соус, аджика.
Перечень разрешенных продуктов
При нормальном билирубине, а также для его понижения до нормы рацион взрослого человека должен строиться из продуктов, входящих в перечень разрешенных.
| Группа продуктов | Разрешенные продукты |
| Постное мясо и рыба | Курица, индейка, говядина, кролик, рыба диетических сортов |
| Кисломолочная продукция | Творог, кефир, йогурт, ряженка, простокваша с минимальным процентом жирности |
| Хлебобулочная продукция | Подсушенный хлеб из ржаной или цельнозерновой муки, диетические галеты |
| Овощи | Картофель, цветная капуста и брокколи, морковь, свекла, кабачки, патиссоны, тыква, цуккини, салат-латук, баклажаны, огурцы, помидоры, петрушка и укроп |
| Фрукты и ягоды | Яблоки, груши, абрикосы, сливы, персики, нектарины, бананы, клубника, малина, манго, виноград сладких сортов |
| Крупы | Гречневая, рисовая, манная, кукурузная, пшеничная, овсяная |
| Яйца | Яичные белки |
| Напитки | Свежевыжатые соки из разрешенных фруктов, ягод и овощей, компоты, кисели, морсы |
Из сладостей разрешается включать в свой рацион мед (при условии отсутствия аллергии), карамель, натуральный мармелад. Лучше всего готовить его самостоятельно, без каких-либо синтетических добавок.

Правила составления рациона
При составлении рациона для понижения билирубина нужно учитывать несколько факторов. В первую очередь — рекомендуемое соотношение белков, жиров и углеводов. Кроме того, следует строго подсчитывать суточную калорийность — она не должна превышать рекомендуемые границы.
Перечень разрешенных продуктов достаточно широк и разнообразен, поэтому такое питание сбалансировано по всем витаминам, микро- и макроэлементам, необходимым для организма человека. Основные правила составления ежедневного рациона:
- Завтрак — обязательный прием пищи, пропускать его нельзя. Для завтрака лучше всего подходят каши, приготовленные на воде или обезжиренном молоке, паровой омлет.
- Через 2-3 часа после завтрака обязателен перекус свежими или запеченными фруктами или овощами, йогуртом, кефиром или творогом.

Ужинать необходимо как минимум за 1-2 часа до сна. Вечерний прием пищи должен быть легким и одновременно питательным.
Примерное меню при повышенном билирубине
Примерное меню при повышенном билирубине строится на основе разрешенных и запрещенных продуктов, а также индивидуальных вкусовых предпочтений каждого человека. В рационе должно быть достаточное количество белков, жиров и углеводов.
Оптимальным вариантом являются сложные углеводы, которые усваиваются на протяжении длительного времени — их можно получить из фруктов, овощей и круп.
Все блюда можно готовить на пару или в пароварке, отваривать в воде или запекать с добавлением растительного масла.

Овощи употребляются в свежем, тушеном или запеченном виде.
Примерные варианты меню:
- Завтрак — каши на воде или молоке со сливочным маслом или сухофруктами, паровой омлет, тост из хлеба из цельнозерновой муки с мягким сыром, сырники с медом или джемом, диетическое печенье.



На ужин отлично подойдут отварной рис, лапша, запеченная цветная капуста, рыбное суфле или котлеты, салаты из свежих овощей, заправленные растительным маслом.
Особенности питания детей и подростков
Повышение уровня билирубина в моче ребенка — это распространенное явление. Особенно часто эта проблема наблюдается у новорожденных, но она не требует специального лечения, билирубин нормализуется самостоятельно, какие-либо негативные последствия отсутствуют.
В некоторых случаях врач может назначить ребенку препараты на основе растительных компонентов и диетическое питание. Лучшая диета для новорожденного — это кормление материнским молоком. В нем содержатся активные вещества, которые стимулируют процесс формирования и выведения кала, а вместе с ним — токсических продуктов распада.

При составлении лечебной диеты для детей старшего возраста и подростков врач учитывает не только уровень билирубина и функциональное состояние печени, но и другие важные нюансы — степень развития организма и скорость физиологического роста, гормональные перепады.
В ежедневном рационе ребенка обязательно должны присутствовать все витамины, микро- и макроэлементы, а также другие питательные вещества, необходимые для его полноценного роста.
Диета для беременных и худеющих женщин
У беременных женщин повышение уровня билирубина является нормальным явлением. Чаще всего наблюдается на протяжении третьего триместра и не требует врачебного вмешательства.

Это явление временное, не несущее опасности и связанное с тем, что стремительно растущий плод вызывает нарушения желчного оттока у будущей матери.
Диета для беременных женщин с повышенным билирубином также строится на запрещенных и разрешенных продуктах, но является более щадящей.
Организм беременной женщины требует повышенного количества витаминно-минеральных и питательных веществ, поэтому ей назначается более расширенный вариант диеты. В случае если женщины с повышенным билирубином борется с лишними килограммами, ей разрешается 1 раз в месяц провести кратковременное голодание. Его срок не должен превышать 3 дней.

Это своеобразная стрессовая ситуация, которая не только ускоряет похудение, но и стимулирует работу внутренних органов, в том числе и печени. Превышать 3-дневный срок не стоит, чтобы не навредить организму.
Питание при повышенном билирубине после 60 лет
Для мужчин и женщин в возрасте старше 60-65 лет с повышенным билирубином требуется строгий контроль питания и обязательное соблюдение диеты. В пожилом возрасте организм отличается повышенной чувствительностью к любым синтетическим добавкам, содержащимся в продуктах питания, а также токсическим соединениям.

После 60 лет из рациона нужно полностью исключить острые специи и пряности, приправы, соусы и майонезы промышленного производства. Также под запретом консервы, фастфуд, любые соленья, маринады и полуфабрикаты.
Мужчинам и женщинам старше 60 лет необходимо полностью отказаться от употребления сыра — вне зависимости от его жирности и вида.
Также в список запрещенных продуктов входят изделия, содержащие соду, разрыхлитель для теста, дрожжи — это различная бисквитная выпечка, торты, рулеты, пирожные, дрожжевые пирожки.

При выборе продуктов питания в магазине нужно внимательно изучать этикетку с составом и выбирать только бессолевую пищу — это поможет быстро нормализовать уровень билирубина в крови и привести в порядок печень.
Краткое резюме
Билирубин — это токсическое вещество, повышение которого указывает на серьезные нарушения в работе печени. Чтобы нормализовать его уровень в крови и улучшить работу важного внутреннего органа нужно соблюдать основные правила диетического питания и исключить из своего ежедневного рациона продукты, способствующие повышению билирубина.
Чем опасен высокий уровень креатинина в крови и таблица норм
Определение уровня креатинина (Crea) в сыворотке крови — это важное диагностическое обследование. Оно позволяет специалистам подтвердить или опровергнуть предварительный диагноз. В основном этот метод используется для диагностики заболеваний почек, но анализ может указать и на нарушение других органов. Креатинин в крови повышен причины, и какие методы лечения существуют для нормализации уровня этого вещества.
Энергия жизни
Креатинин — что это? Для того чтобы наши мышцы сокращались и мы могли вести нормальную активную жизнь, им нужен белок. Основным поставщиком энергии мышц является вещество которое называется креатин. Это синтезируемое в печени соединение из нескольких видов белковых молекул. Когда креатин попадает в мышцы, происходит его расщепление. Энергия поглощается мышечной тканью, а оставшийся продукт выводится из организма почками.

Это вещество уже не нужно нашему организму, это остаточное соединение, которое обладает токсичностью. У здорового человека содержание креатинина в крови величина постоянная, ведь он производится и выводится непрерывно. Однако при некоторых заболеваниях повышен креатинин в крови, и если не устранить причину сбоя, возможна интоксикация.
Нормы для здоровых людей
Сегодня специалисты определяют креатинин в биохимическом анализе крови в зависимости от возраста, комплекции и пола пациента. Так средними нормами считаются:
Возраст Нормы
| У детей до 1 года | 17-36 |
| У детей до 14 лет | 26-63 |
| Взрослая женщина | 54-98 |
| Взрослый мужчина | 79-116 |
При расчете нормы для каждого индивидуального пациента врач должен учитывать многие факторы, которые могут повлиять на то, что криатинин в крови повышен и причины эти могут быть различны. Помните, повышенный уровень креатинина — это не всегда патология! Так, к примеру, у крупного ребенка показатели могут быть значительно выше, чем у худенького сверстника, а у пожилого человека они будут ниже по сравнению с молодым.
О чем говорит понижение показателя у беременных? Также при вынашивании ребенка в крови креатинин (Crea) может снижаться, это обосновано увеличением объема крови в организме женщины. Обычно это отклонение проходит самостоятельно к третьему триместру. Но если этого не произошло, это может означать наличие патологические в крови причины понижения креатинина.
Повышение показателей у здоровых людей
Высокий креатинин — что это значит? В течение жизни у каждого человека уровень креатинина может повышаться. Однако высокий уровень не всегда говорит о развитии болезни. Повышенное содержание креатинина в крови может быть при физических нагрузках.
Так, если вы никогда не занимались спортом и вдруг решили записаться в спортивный зал, ваш уровень креатинина заметно возрастет.
При повышенном креатинине в крови может быть ваше питание несбалансированно. Если вы любите мясо и рыбу и не включаете в рацион фрукты и овощи, это может увеличивать уровень продукта белкового распада в вашей крови. Однако данные причины повышенного креатинина не дают критического показателя белка, а значит это не опасно для вашего здоровья. Терапия для снижения креатинина в этих ситуациях сводится к пересмотру рациона пищи и физических нагрузок. Специалисты советуют питаться по принципам здорового питания.
Патологическое превышение показателей
О патологическом процессе можно говорить лишь в том случае, когда повышение креатинина в крови происходит в два и более раза. При этом другие показатели биохимического исследования плазмы также не соответствуют нормам. Чем опасен сильно повышенный уровень продукта белкового распада? В первую очередь, если креатинин в крови повышен врачи могут заподозрить заболевание почек. При почечной недостаточности вещество не выводится из организма в полном объеме и происходит его накопление в плазме. Однако причинами повышения креатинина в крови могут быть и другие патологии.
Что означает повышенный показатель в крови:
- Заболевания почек. При данных заболеваниях почки не могут справляться со своей функцией и вредные вещества, которые должны выводиться с мочой остаются в крови. Если анализ крови показывает критическое значение, пациенту может быть назначен диализ.
- Сердечная недостаточность. При данном заболевании сердце не может активно перекачивать кровь, что влияет на вывод продукта распада из организма. Также при разрушении клеток сердечной мышцы высвобождается креатинин, что также способствует его повышению в крови.
- Эндокринные нарушения. Усиленное производство гормонов провоцирует разрушение мышечной ткани, и как следствие происходит повышение уровня креатинина в крови. В этом случае пациенту назначается специфический анализ крови на гормоны и по его результатам разрабатывается план лечения. Опасность этих нарушений заключается в долгом бессимптомном течении болезни.
- Онкологические заболевания. Злокачественные опухоли и метастазы могут разрушать мышечную ткань. При некоторых формах рака сильно страдает печень или почки. Все эти виды злокачественных болезней ведут к тому, что анализ покажет повышенный креатинин в крови.
- Сильные травмы мышечной ткани. При обширных травмах мышц происходит высвобождение креатинина из поврежденных клеток. Чаще всего уровень в анализе крови нормализуется после заживления травм.
- Удаление почки. После нефрэктомии всю нагрузку по очистки крови берет на себя один из парного органа. Если оставшаяся почка полностью здорова, после нефрэктомии показатели могут не выходить за пределы допустимой нормы, но обычно показатели немного повышены.
Когда назначается анализ
Клиренс эндогенного креатинина показан всем стационарным пациентам и беременным женщинам, биохимия назначается в первую очередь людям с подозрением на почечную недостаточность.
Признаки того, что в крови креатинин повышен напоминают симптомы интоксикации.
Также специфическими симптомами, которые требуют исследование в анализе уровня креатинина, еще называют — (Crea), являются:
- Болевые ощущения в мышцах.
- Снижение количества мочеиспускания.
- Отеки нижних конечностей.
- Общая слабость, от чего человек чувствует себя все время плохо.
- Быстрая утомляемость.
- Бледность кожных покровов.
При повышенном креатинине врач должен в первую очередь исключить влияние сторонних факторов — что это такое? Если вы принимаете любые лекарственные препараты, сообщите об этом своему врачу. Если этот показатель повышен от наличия заболевания, лечение должно быть назначено незамедлительно. Также нужно сообщить, если вы принимали алкоголь или ели жирную пищу перед сдачей крови. Почему? Просто потому, что несоблюдение правил сдачи анализа может повысить уровень креатинина и вы получите ложный результат.
Как снизить показатель вещества? Лечить данное отклонение, нужно устраняя причину повышения креатинина. Уровень вещества не повышается самостоятельно. Если у вас повышен уровень креатинина в крови, нужно сделать дополнительные обследования и только после постановки точного диагноза приступать к лечению.
В частности, если при повышенном креатинине так же повышена мочевина, то явно присутствую проблемы с почками. Расшифровывать анализ должен только лечащий врач, ведь именно он знает все особенности вашего организма и сможет верно истолковать результаты.
Что делать, если анализ плохой? Если вам сказано, что у вас обнаружено отклонение от норм в анализе, это значит, что что-то в вашем организме пошло не так. Если повышен показатель несильно, скорее всего, все дело в вашем образе жизни, но когда показатели превышают норму в два и более раза, нужно искать причину в скрытых заболеваниях. Биохимический анализ крови является прекрасным методом для оценки общего состояния пациента. Помните, только врач сможет выявить истинные причины отклонения в анализе и назначить адекватное лечение.
Читайте также: Самые полезные и самые вредные каши на нашем столе калорийность и тонкости приготовления
Что такое подагра и каковы симптомы подагры?
Подагра — это заболевание, возникающее в результате нарушения обмена веществ. Она возникает, когда высокий уровень мочевой кислоты в крови (более 360 мкмоль/л) вызывает образование кристаллов моноурата натрия. Кристаллы скапливаются в суставах и вокруг них, вызывая боль.
Подагру называют мужской болезнью, ведь мужчины страдают от нее гораздо чаще женщин.

Лидия Штандель
кардиолог, ревматолог, ООО «Институт Здоровья»
— Полностью вылечиться от подагры невозможно. Но с помощью соответствующего рациона питания можно снизить уровень мочевой кислоты в крови, уменьшить частоту приступов, замедлить разрушение суставов и продлить периоды ремиссии. Поэтому диета при подагре играет очень важную роль и составляет неотъемлемую часть терапии.
Симптомы подагры:
- обычно очень сильная суставная боль, которая быстро нарастает и проходит через несколько часов или суток;
- припухлость сустава;
- покраснение кожи над суставом.
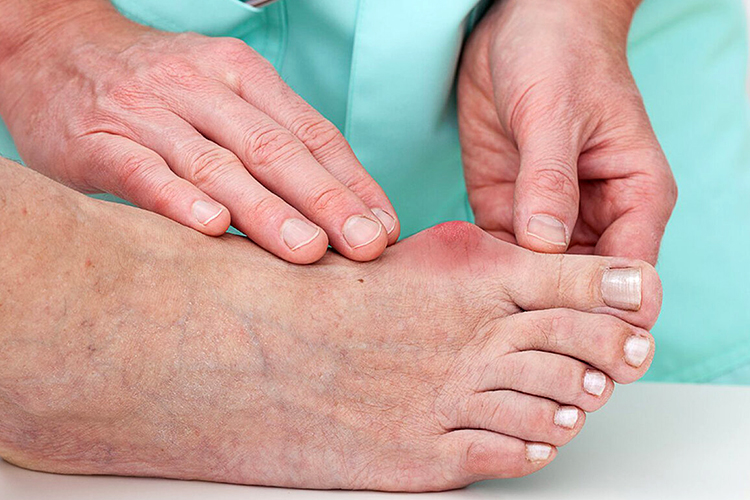
Также могут наблюдаться повышенная температура тела, слабость, усиленное потоотделение.
Причины подагры
Причина подагры — гиперурикемия. Это состояние, при котором в организме накапливается слишком много мочевой кислоты в результате расщепления химического вещества, называемого пурином (содержится во многих продуктах питания). Сами по себе пурины безопасны. В организме здорового человека они распадаются и выводятся с мочой.
В зависимости от механизма развития заболевания различают три вида подагры:
- Метаболическая — возникает из-за избыточного образования мочевой кислоты, связанного с нарушениями в обменных процессах.
- Почечная — начинается из-за проблем с почками, так как затрудняется выведение мочевой кислоты из организма.
- Смешанная — сочетает в себе причины метаболической и почечной: мочевая кислота излишне образуется и при этом не выводится в нужном количестве.
Подагра также бывает первичная и вторичная.
Первичная обусловлена генетически.
Вторичная возникает в результате болезней:
- сопровождающихся избыточным образованием мочевой кислоты (гемолитическая анемия, гемобластозы, псориаз и т. д.);
- нарушающих процесс выведения мочевой кислоты из организма (например, заболевания почек).
Подагра считается преимущественно мужским заболеванием
Особенно в зоне риска мужчины после 40 лет — они заболевают в 3—4 раза чаще, чем женщины. Женщины гораздо реже страдают от подагры до наступления менопаузы, поскольку гормон эстроген, выделяющийся во время их репродуктивного цикла, способствует выведению мочевой кислоты из организма. После менопаузы шансы заболеть подагрой у женщин возрастают.
Надо отметить, что возраст женской подагры заметно «помолодел». Она все чаще встречается у молодых женщин с гинекологическими проблемами и ранним климаксом. При этом у них болезнь протекает в более тяжелой форме.
Также к факторам, повышающим вероятность развития гиперурикемии, относятся:
- наследственная предрасположенность к нарушению обмена пуринов;
- рацион питания с повышенным содержанием пуринов;
- избыточный вес;
- сердечная недостаточность;
- гипертония;
- устойчивость к инсулину;
- метаболический синдром (нарушение обмена веществ, ведущее к ожирению);
- диабет;
- нарушение работы почек;
- регулярный прием мочегонных средств.
Хроническая и обострившаяся подагра: что происходит?
Вспышки подагры начинаются внезапно и могут длиться несколько дней или недель. За этими острыми периодами следует длительная ремиссия — недели, месяцы или годы без симптомов, прежде чем случится новое обострение. Во время острой фазы локальная температура сустава может подниматься до 38—40 градусов Цельсия.
Примерно в половине случаев подагра начинается с одного сустава. Чаще всего от нее страдает большой палец ноги (первый плюснефаланговый сустав стопы), стопы, лодыжки, колени, локти, запястья, пальцы рук. Тазобедренный и плечевой подагрический артрит встречаются реже.
Если человек не обращается к врачу и не начинает лечение артрита, каждый последующий приступ становится сильнее, а периоды ремиссии между ними укорачиваются.
Когда подагра переходит в хроническую стадию, вокруг сустава образуются тофусы (tofus — с латинского переводится как «пористый камень») — единичные или множественные узелки белого и желтого цвета.
Визуально врач может диагностировать болезнь во время обострения, когда сустав горячий, опухший и болезненный. Подагру также можно установить с помощью лабораторного теста на выявление кристаллов мочевой кислоты в пораженном суставе, рентгеновских снимков и лабораторных анализов крови.
Что нельзя есть при подагре?
Ревматолог Лидия Штандель поясняет:
— В период обострения подагры запрещены мясные и жирные продукты, так как они препятствуют выведению мочевой кислоты почками и провоцируют приступ. В период ремиссии можно есть отварное нежирное мясо (2—3 раза в неделю), а также отварную рыбу (тоже 2—3 раза в неделю).
При подагре категорически нельзя есть следующие продукты:
- жирное красное мясо (говядина, баранина и свинина) и жирная птица;
- мясные субпродукты, такие как печень и почки;
- молочные продукты высокой жирности;
- мясные, рыбные, грибные бульоны;
- грибы в любом виде;
- икра рыб;
- бобовые: фасоль, соя, горох, чечевица;
- арахис и арахисовая паста;
- сладкие газированные напитки;
- сдобная и сладкая выпечка;
- шоколад;
- соленый сыр;
- копченые продукты, а также острые и сильносоленые: специи, приправы;
- малина, калина, клюква, инжир;
- продукты с высоким содержанием фруктозы (например, фруктовые соки);
- крепкий кофе и чай;
- алкоголь — особенно противопоказаны пиво и дистиллированные ликеры.
Что можно есть при подагре?
Для профилактики подагры и облегчения ее симптомов необходимо включить в рацион следующие продукты:
- вегетарианские супы: щи, овощные, окрошка, свекольник и т. д.;
- нежирное вареное или запеченное мясо, птица и рыба;
- кисломолочные продукты, молоко, творог;
- яйца (одно в день);
- крупы (в умеренном количестве);
- свежие, термически обработанные или квашеные овощи;
- фрукты и ягоды;
- корнеплоды;
- хлеб (2 сорт);
- нежирная рыба;
- курица, индейка, кролик;
- чернослив;
- вишня;
- цитрусовые;
- орехи — лесные, миндаль, кешью, грецкие и кедровые;
- цикорий;
- некрепкий зеленый и травяной чай;
- некрепкий кофе с нежирным молоком;
- мед, пастила, мармелад.
- Необходимо ежедневно пить не менее 1,5—2 литров воды, а в периоды обострений — по три литра в день.
Исследования показали, что овощи с высоким содержанием пуринов, такие как спаржа и шпинат, не повышают риск развития подагры и не провоцируют ее приступы.
С осторожностью нужно есть рыбу и морепродукты, которые содержат пурины
К таким морепродуктам относятся креветки, мидии, морские гребешки, анчоусы, сардины, тунец, форель. Общая польза для здоровья от их употребления может превышать риски, присутствующие при подагре. Поэтому умеренные порции рыбы и морепродуктов можно включать в рацион питания — естественно, наблюдая за реакцией своего организма.
Врач может, помимо диеты и приема лекарств от подагры, рекомендовать прием витамина С, поскольку он способствует выведению мочевой кислоты.
Питание при подагре — пример диеты
Мануил Певзнер, советский ученый-диетолог, гастроэнтеролог, разработал специальную диету — стол № 6, — которая назначается врачом при нарушении пуринового обмена и повышенном содержании мочевой кислоты в крови. Данная диета практически исключает поступление пуринов в организм из продуктов питания.
Общие принципы диеты при подагре аналогичны рекомендациям по здоровому питанию.
Рацион питания на неделю для людей, страдающих от подагры
Варианты 1-го завтрака:
- сырники, фруктовое желе / джем / мед, кефир;
- творожная запеканка, морковно-яблочный сок;
- овсянка с яблоком, домашний компот;
- гречневая каша, тост с вареньем, нежирное молоко.
Варианты 2-го завтрака:
- нежирный йогурт со злаками;
- яйцо отварное, салат морковь + тыква;
- хлопья с нежирным молоком;
- молочный суп;
- фрукты с нежирными сливками;
- чай с мармеладом, медом или пастилой.
Варианты обеда:
- молочный суп, кабачковые котлеты с картофелем, домашний компот;
- суп с кабачками, отварная рыба, картофельное пюре;
- овощной суп, салат из капусты, томатный сок;
- гречка, котлета из говядины, тушеная капуста, сок;
- вегетарианский борщ, морковные котлетки, молоко;
- тушеные овощи, кефир;
- картофельный суп с перловкой, блинчики, компот.
Варианты полдника:
- творог с фруктами;
- фруктовый кисель, фрукты;
- фрукты или ягоды;
- кефир, фрукты;
- сок морковно-яблочный.
Варианты ужина:
- овощные голубцы, некрепкий чай или травяной отвар;
- салат (яйцо, морковь, сухарики, сметана), кукурузная каша, ряженка;
- овсянка, запеченные овощи, некрепкий чай;
- рис с болгарским перцем, блинчики с фруктами, компот;
- салат из свежих овощей, отварное или запеченное куриное филе, домашний морс;
- сырники с бананом, отвар из трав.
Из перечисленных вариантов блюд вы сможете составить разнообразное меню на каждый день.
Западные специалисты также предлагают свои варианты меню на день:
Завтрак
- цельнозерновые несладкие хлопья с обезжиренным или нежирным молоком;
- 1 чашка свежей клубники;
- кофе;
- вода.
Обед
- обжаренные ломтики куриной грудки в цельнозерновом рулете с горчицей;
- смешанный зеленый салат с овощами, одной столовой ложкой кедровых орехов и заправкой из бальзамического уксуса и оливкового масла;
- обезжиренное молоко или вода.
Полдник
- 1 чашка свежей вишни;
- вода.
Ужин
- запеченный лосось;
- запеченная или приготовленная на пару зеленая фасоль;
- 1/2—1 чашка цельнозерновой пасты с оливковым маслом;
- нежирный йогурт;
- травяной чай.
Соблюдение такой диеты поможет ограничить выработку мочевой кислоты и усилить ее выведение. Конечно, от болезни она не избавит, но поможет уменьшить количество приступов, и они будут не столь тяжелыми.
Образ жизни при подагре
Занимайтесь спортом хотя бы 150 минут в неделю. Рекомендуемые виды физической активности: ходьба, плавание или езда на велосипеде. Они наименее травматичны и не создают большую нагрузку на суставы.
Для людей с избыточным весом или ожирением очень важно уменьшить массу тела
Это необходимо, чтобы снизить давление на суставы, особенно на бедра и колени. После того как вес нормализуется — боль ослабнет и замедлится прогрессирование болезни.
Регулярно посещайте своего лечащего врача и следуйте назначенному плану лечения. Это особенно важно, если у вас, помимо подагры, есть сопутствующие хронические заболевания.
Подробнее о лечении заболевания: Подагра. Лечением заболевания занимается Ревматолог.
Подагра — это болезнь ревматической этиологии, вызванная отложением в суставах солей мочевой кислоты. Клиническими проявлениями заболевания являются боль, деформация пораженного сустава, нарушение его функции, образование характерных узелков (тофусов).
При отсутствии терапии болезнь со временем прогрессирует, отложения солей в виде микрокристаллов начинают накапливаться во внутренних органах. Чаще всего поражаются почки, что приводит к развитию пиелонефрита, почечной недостаточности, других осложнений. Диагноз ставится на основании симптомов и подтверждается пункцией пораженного сустава и рентгенографией. Лечение включает фармакотерапию, соблюдение специальной диеты, физиотерапию.
Основные принципы диеты
Примерное меню составляет лечащий врач, индивидуально для каждого пациента, с учетом формы и степени тяжести заболевания, наличия сопутствующих патологий, возраста пациента, особенностей его организма.
Целью диеты является максимальное снижение уровня мочевой кислоты в организме, что приводит к улучшению общего самочувствия больного и повышает качество его жизни. Продукты питания не должны иметь в своем составе пуринов, которые после попадания в организм превращаются в мочевую кислоту.
В рацион рекомендуется включить больше свежих фруктов и овощей. Рецепты блюд довольно простые, главное, правильно их приготовить и не использовать ингредиенты из списка запрещенных продуктов.
Лечебное питание помогает пациенту в домашних условиях быстро улучшить общее самочувствие, снять неприятные симптомы и даже увеличить продолжительность периодов ремиссии. Отход от диеты, употребление острой и жирной пищи, алкоголя (особенно вина и пива), кофе, быстро повышают уровень мочевой кислоты в организме, что приводит к очередному приступу болезни. Поэтому соблюдать диету нужно постоянно. Правильно питание в периоды ремиссии и особенно обострения поможет избежать развития целого ряда тяжелых осложнений.
У пациента перед глазами всегда должна быть таблица разрешенных продуктов, а также рецепты приготовления различных блюд. Это поможет составить оптимальное меню, исходя из индивидуальных предпочтений в еде каждого пациента и с учетом особенностей его организма.
Важно не только использовать правильные продукты, но и соблюдать определенный режим питания. Принимать пищу следует часто, но небольшими порциями (дробное питание). Голодание и переедание недопустимы, так как это может спровоцировать приступ болезни. При наличии лишнего веса нужно от него избавиться. Но делать это следует постепенно, резкая потеря веса может отрицательно сказаться на состоянии здоровья, особенно если пациент уже не молод.
Не следует забывать и о питьевом режиме. В день необходимо выпивать не менее полутора литров жидкости (в периоды обострения до трех литров). Помимо воды разрешены к употреблению компоты, минеральная вода, некрепкий чай, морсы, отвар шиповника. Пить лучше не во время еды, а между приемами пищи.
Запрещенные продукты

Соблюдать диету нужно в течение всей жизни, а не только во время обострений. Рацион должен быть максимально сбалансированным. Разрешены молочные продукты, овощи. Важно употреблять достаточное количество жидкости, так как это ускоряет выведение из организма излишков мочевой кислоты.
При помощи диеты можно не только облегчить симптомы болезни и уменьшить частоту обострений, но и нормализовать вес, снизив нагрузку на пораженные суставы. Главное правило — исключение из рациона продуктов, богатых пуринами.
К ним относятся:
- торты и пирожные;
- консервы;
- бобовые культуры;
- сдоба;
- субпродукты;
- переработанные мясные продукты (колбаса, сосиски и так далее);
- жирные сорта рыбы;
- шоколад;
- острые, соленые, копченые, маринованные продукты;
- фастфуд;
- грибы;
- любой алкоголь, но особенно вино и пиво;
- какао, крепкий черный чай, кофе.
Если нарушение обменных процессов происходит на фоне диабета, атеросклероза, то необходимо тщательно контролировать общую калорийность продуктов, количество жирной пищи, уровень холестерина и сахара.
Разрешенные продукты

Диета при подагре построена на принципах здорового питания, поэтому соблюдать ее не очень сложно. Главное, привыкнуть к изменениям в рационе. Дальше все будет проще. Запрещенные продукты нужно полностью исключить.
К разрешенным продуктам относят:
- диетические сорта мяса (кролик, курица, индейка);
- яйца (в небольшом количестве);
- кисломолочная продукция;
- растительные масла (оптимальным вариантом будут льняное и оливковое);
- морепродукты;
- макаронные изделия, крупы;
- нежирные сорта рыбы;
- свежие фрукты и овощи, которых нет в списке запрещенных продуктов;
- мармелад, пастила, зефир;
- конфеты без шоколада;
- сухофрукты (кроме изюма);
- мед.
Необходимо четко понимать, что питаться по вышеприведенным рекомендациям придется всю жизнь. Нарушение режима питания и употребление запрещенных продуктов быстро провоцирует обострение болезни.
Диета при подагре: стол №6
К сожалению, полностью вылечить заболевание, особенно если его течение осложнено сахарным диабетом или ожирением, нельзя. Однако, соблюдая диету №6 можно быстро снять обострение и снизить частоту рецидивов болезни.
Особенности питания при данной диете:
- из меню необходимо полностью исключить продукты, богатые пуринами и солями щавелевой кислоты;
- нужно ограничить употребление соли, в особо тяжелых случаях данный продукт полностью исключают из рациона;
- на столе обязательно должны быть молоко, овощи и другие ощелачивающие продукты;
- если нет противопоказаний (заболевания почек, сердца и ряд других), то нужно существенно увеличить количество потребляемой жидкости, что способствует быстрому выведению солей мочевой кислоты из организма;
- необходимо максимально уменьшить количество тугоплавких жиров и животного белка;
- если у пациента наблюдается ожирение, то нужно сократить количество углеводов в рационе.
Классическое стандартное меню расписывается лечащим врачом. Вариантов питания может быть несколько. Еду следует готовить в обычном режиме, температура блюд нормальная. Рыбу и мясо рекомендуется варить. Мясные и грибные бульоны нужно сливать, так как в них содержится большое количество пуринов.
При соблюдении такой диеты происходит нормализация питания, пуриновый обмен в организме постепенно стабилизируется, количество солей мочевой кислоты уменьшается. Кроме этого, пациент со временем избавляется от ожирения, что также положительно сказывается на состоянии здоровья и повышает качество жизни. Боли в суставах исчезают, воспаление купируется, что сокращает вероятность рецидивов болезни в будущем.
Важно! Не нужно заниматься самолечением. Разработкой диеты должен заниматься специалист. Диета №6 несмотря на свою эффективность, может подойти не всем пациентам. Многое зависит от возраста больного, течения болезни, наличия сопутствующих патологий. Например, если человек помимо подагры страдает ожирением, то ему может быть назначена диета №8, что предусматривает более серьезные ограничения.
Диета при подагре у мужчин и у женщин во время обострения
При обострениях данной патологии в течение минимум двух недель необходимо соблюдать диету №6. Предпочтение следует отдавать жидкой пище. Необходимо максимально ограничить потребление жирных сортов мяса, рыбы и птицы.
В основе меню жидкие каши, овощные супы, кисломолочная продукция. Питание дробное. Большие перерывы между приемами пищи, переедание или голодание повышают вероятность развития приступа болезни. Пить можно компоты, кисели, минеральную воду, соки, некрепкий чай.
Питьевой режим
Сколько и какую воду пить при подагре? Обще количество жидкости должно быть не менее 2 литров в сутки.
При наличии у пациента осложнения в виде мочекаменной болезни рекомендовано пить ощелачивающие минеральные воды или воду с добавлением бикарбоната калия. Повысить щелочной баланс можно при помощи цитрусовых фруктов, а также введения в рацион большого количества растительного белка с исключением животного.
Довольно часто одной из основных причин развития заболевания становится употребление алкоголя. Поэтому от спиртных напитков следует полностью отказаться. Даже красное сухое вино, которое в небольших дозах разрешено пить при других болезнях при подагре находится под запретом. Иногда для появления очередного приступа болезни достаточно выпить всего пару глотков алкоголя. Также под полным запретом находятся какао, кофе, крепкий черный чай.
Помимо очистки организма от токсинов обильное питье улучшает работу почек, стимулирует растворение кристаллов мочевой кислоты и их выведение. Это позволяет не только улучшить состояние здоровья и самочувствие пациента, но и снизить дозировки некоторых препаратов.
Пример меню на неделю
Понедельник
На завтрак можно приготовить омлет, запеченный или на пару, съесть 150 граммов овощного салата и пару кусочков хлеба.
На обед можно сварить овощной суп, съесть немного нежирной вареной или приготовленной на пару рыбы.
На ужин готовят овощное тушеное рагу с баклажанами и кабачками, также можно съесть кусочек хлеба.
Вторник
На завтрак готовится овсяная каша с сухофруктами или свежими фруктами. На обед плов с куриным нежирным филе без зажарки. На ужин делают овощное рагу с картофелем и нежирным сыром, которое запекается в духовке. Также можно скушать кусочек хлеба.
Среда
Завтрак: омлет из яичного белка, зразы с морковью и фруктами, слабый чай с молоком.
Обед: рисовый жидкий суп, цветная капуста, тушеная в молоке, компот из сухофруктов.
Ужин: макароны с сахаром и творогом, гаспачо, кефир.
Четверг
На завтрак готовят творожный салат с огурцами, зеленым луком и несоленой брынзой, заправленный ореховым маслом. Можно съесть кусочек хлеба. Запивают все отваром шиповника.
На обед можно сварить суп-пюре из рыбы, сделать салат со свеклой и сметаной, съесть 2 картофелины в мундире и запить компотом.
На ужин едят рисовую кашу на молоке. В качестве напитка цикорий с молоком.
Пятница
Завтрак: сырники, приготовленные в духовке или творог со сметаной, фрукты.
Обед: овощной соус, паста, приготовленная из твердых сортов пшеницы, с морепродуктами.
Ужин: гречневая каша с нежирной рыбой, запеченной в духовке.
Суббота
На завтрак варят пшеничную кашу на воде, едят сухофрукты. На обед готовят овощной суп. Также можно съесть кусочек хлеба, немного тыквенных семечек. На ужин овощное рагу, вареное яйцо, морепродукты.
Воскресенье
Завтрак: натуральный йогурт, бутерброды с сыром, слабо заваренный чай.
Обед: суп с овощами и перловкой, картофельные котлеты со сметаной.
Ужин: кусочек нежирной отварной свинины, салат со свежими овощами, гречневая каша.
Статья опубликована: 09.11.2022 г.
Последнее обновление: 09.12.2022 г.
